Zahnfleischbluten
Zahnfleischbluten ist meist das Resultat einer entzündlichen Erkrankung der Gingiva (Zahnfleisch).
Anzeichen
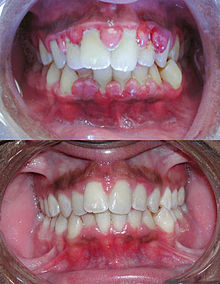
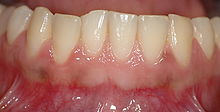
Beim Zahnfleischbluten reagiert das Zahnfleisch auf Berührungen verschiedenster Art, z. B. Zahnreinigung mit Bürste oder Zahnseide, mit Bluten. Ist die Ursache entzündlich bedingt, so ist die Gingiva (Zahnfleisch) dabei mehr oder weniger stark angeschwollen und rot verfärbt. Rötung und Schwellung des Gewebes beruhen auf Erweiterungen der Blutgefäße. Die Durchblutung ist verstärkt und die Gefäßwände werden durchlässig. Dadurch tritt Blutplasma in das benachbarte Gewebe aus, das Zahnfleisch schwillt an. Zuerst schwellen die Zahnfleischpapillen zwischen den Zähnen, nachfolgend in den übrigen Bereichen an. im Gegensatz dazu ist eine gesunde Gingiva blass rosafarben. Blutet eine blasse, nicht geschwollene Gingiva, so ist die Ursache nicht entzündlich bedingt, sondern beruht auf anderen Gründen.[1]
Mögliche Ursachen
Gingivitis
Bei einer mangelhaften Mundhygiene über einen Zeitraum von mehr als 36 Stunden bildet sich auf den Zähnen bakterieller Zahnbelag (Plaque). Er enthält Speisereste, Fette, Emulsionen, Eiweiß, Zucker und Bakterien. Diese scheiden als Stoffwechselprodukte zahnschädigende Säuren und Endotoxine aus. Diese sind in der Lage, in das Zahnfleisch einzudringen und sich dort anzureichern. Das Immunsystem setzt sich gegen diesen Angriff zur Wehr und es entsteht eine akute Entzündung. Diese Entzündung ist unterschiedlich ausgeprägt. Es gibt Faktoren, die auch bei extrem ungepflegten Zähnen kein Bluten entstehen lassen.
Das Zahnfleisch blutet entweder durch chemische, hormonelle, bakterielle oder mechanische Reize.
Bei nicht ausreichend gepflegten Zähnen entsteht zunächst ein Plaque-Bakterienfilm am Rand zwischen Zahnhals und Gingiva (Zahnfleisch). Man unterscheidet zwischen fester (attached) und beweglicher Gingiva. Die attached Gingiva bildet den „Sulcus“, den kleinen Graben zwischen Zahnhals und Zahnfleisch. Unter der sich ansiedelnden Plaque siedeln sich zunächst die „harmlosen“ ubiquitären (überall vorkommenden) Enterokokken an. Sie bilden eine sog. „Zucker-Proteinmatrix“. Bleibt weiterhin eine ausreichende Mundhygiene aus, siedeln sich unter dieser schützenden Matrix bewegliche Milchsäurestäbchen und andere Bakterien, sog. Anaerobier an, die keinen Sauerstoff zum Leben brauchen. Hierzu gehören Spirochäten, Chlamydien, Pilze und andere Mikroorganismen.
Sie setzen unter anderem Schwefel zu Schwefelwasserstoff um und erzeugen so Mundgeruch. Diese Form der Gingivitis nennt man Schmutzgingivitis. In diesem Stadium kann meist durch gründliches Entfernen der harten und weichen Beläge ein gesunder Zustand wiederhergestellt werden. Wird die Plaque nicht entfernt, kann sie spätestens nach einer Woche eine maximal schädliche Wirkung entfalten.
Zahlreiche Faktoren begünstigen die Plaquebildung. Dazu gehören u. a. eine ungenügende Speichelmenge, eng stehende Zähne, kariöse Defekte, abstehende Füllungs- und Kronenränder, Zahnstein und eine falsche Ernährung, die zu wenig zum Kauen zwingt. Von Bedeutung ist natürlich auch die Art der Keime, aus denen sich der Zahnbelag zusammensetzt. Mineralien, die im Speichel und in der Flüssigkeit der Zahnfleischtaschen vorhanden sind, führen dazu, dass die Plaque mineralisiert. Es bildet sich Zahnstein, der die Anlagerung von Plaque sehr begünstigt. Seine Entfernung ist deshalb zur Vorbeugung und Behandlung von Entzündungen des Zahnfleischs wichtig.[1]
Beim Fortschreiten der Gingivitis kann sich eine Parodontitis entwickeln.[2]
Parodontitis
Die Parodontitis ist eine bakteriell bedingte Entzündung, die sich in einer weitgehend irreversiblen Zerstörung des Parodontiums zeigt und mit Zahnfleischbluten einhergeht.
Antikoagulantien – Leberschäden
Werden aus therapeutischen Gründen gerinnungshemmende Medikamente für einen längeren Zeitraum eingenommen, können selbst kleinere Verletzungen im Mund, beispielsweise während der Zahnsteinentfernung zu längeren Blutungen führen. Vor oralchirurgischen Eingriffen wird der Quick- oder INR-Wert überprüft, um Komplikationen frühzeitig zu vermeiden. Gleiches gilt für Blutungen bei Leberschädigungen. Hierbei werden verschiedene Gerinnungsfaktoren des Blutes nicht ausreichend produziert und die Blutstillung erfolgt verzögert.
Antiepileptika
Bei Einnahme von Antiepileptika werden Blutungen und Wucherungen beobachtet (Elephantiasis gingivae).
Weitere Ursachen
Weitere Ursachen für Zahnfleischbluten sind:
- Medikamenteneinnahme
- Hydantoin
- Cyclosporin A
- Nifedipin
- Vitamin-C-Mangel
- Schwangerschaft
- Pubertätsgingivitis
- Empfängnisverhütung
- Bluterkrankheit (Hämophilie)
- Leukämie
- Thrombozytopenie
- HIV
Zahnfleischbluten kann ein Hinweis auf systemische Erkrankungen sein, was ärztlich abgeklärt werden sollte.
Therapie
Je nach Ausprägung der Erkrankung wird eine Professionelle Zahnreinigung oder eine Parodontitisbehandlung, ggf. mit nachfolgender Full Mouth Disinfection durchgeführt. Bei cardialen Erkrankungen ist ein Antibiotikaschutz angezeigt, um den Folgen einer Bakteriämie während der Therapie vorzubeugen. Eine regelmäßige Mundhygiene ist Voraussetzung für den Therapieerfolg.
Prognose
Bei der Schmutzgingivitis ist die Prognose sehr gut. Eine professionelle Zahnreinigung ist Grundlage für ein schnelles Abheilen. Bei Vorliegen einer Parodontitis hängt die Prognose vom Stadium und der Zahnfleischtaschentiefe ab.
Bei der „Schwangerschaftsgingivitis“, die durch die hormonellen Veränderungen bedingt ist, erfolgt bereits zwei Monate nach der Geburt eine Gesundung einer Gingivahyperplasie.
Bei Einnahme von Antiepileptika ist die Prognose ungünstig, weil auf das Medikament nicht verzichtet werden kann.
Einzelnachweise
- ↑ a b W. Bengel: Warum das Zahnfleisch blutet – die Gingivitis. In: KZBV, abgerufen am 24. Februar 2013.
- ↑ KZV Nordrhein, Alarmsignal Zahnfleischbluten (Memento vom 19. Dezember 2015 im Internet Archive)
Weblinks
- Chemikalien-Lexikon: Jodoform http://www.chemikalienlexikon.de/cheminfo/0267-lex.htm
Auf dieser Seite verwendete Medien
healty gingiva
Autor/Urheber:
- Gingivitis_before_and_after.jpg: מתניה
- derivative work: Totoro33 (talk)
Really bad en:gingivitis, before and after scaling.