Vulvakrebs
| Klassifikation nach ICD-10 | |
|---|---|
| C51.- | Bösartige Neubildung der Vulva |
| ICD-10 online (WHO-Version 2019) | |
| Klassifikation nach ICD-11 | |
|---|---|
| 2C70 | Bösartige Neubildungen der Vulva |
| 2C70.0 | Basalzellkarzinom der Vulva |
| 2C70.1 | Melanom der Vulva |
| 2C70.2 | Plattenepithelkarzinom der Vulva |
| 2C70.Y | Sonstige näher bezeichnete bösartige Neubildungen der Vulva |
| 2C70.Z | Bösartige Neubildungen der Vulva, nicht näher bezeichnet |
| ICD-11: Englisch • Deutsch (Vorabversion) | |
Vulvakrebs und das Vulvakarzinom (Vulva: weibliche äußere Genitalorgane) sind seltene bösartige Tumorerkrankungen der äußeren Geschlechtsteile der Frau. Während der Begriff Vulvakrebs alle bösartigen Tumoren der Vulva umfasst, bezeichnet das Vulvakarzinom nur diejenigen bösartigen Tumoren der Vulva, die epithelialen Ursprungs sind. Diese machen jedoch bei weitem den Hauptteil aus. Betroffen sind meistens die großen Labien (Schamlippen), seltener die inneren Labien und der Bereich der Klitoris. Über 90 % der Tumoren sind Plattenepithelkarzinome. Bei den restlichen 10 % handelt es sich um Basalzellkarzinome, Adenokarzinome, Melanome, Karzinome der Bartholinschen Drüsen. Aber auch Sarkome, also bösartige Tumoren, die von mesenchymalem Gewebe ausgehen, sind zu finden. Letztere gehen vom Bindegewebe der Vulva aus und zählen somit nicht zu den Vulvakarzinomen, fallen aber wohl unter den Begriff Vulvakrebs.
Ätiologie
Die Ursachen und Risikofaktoren für die Ausbildung eines Vulvakarzinoms sind weitestgehend unbekannt. Als Risikofaktoren kennt man Infektionen mit humanen Papillomviren 16 und 18[1]; sie sind die Hauptverursacher von Zellveränderungen und Krebserkrankungen im Genitale.[2] Sie alleine können aber kein Vulvakarzinom auslösen. Chronisch-entzündliche Erkrankungen wie z. B. Vulvitis, Leukoplakien (Weißschwielenkrankheit) oder auch Lichen sclerosus von Vulva und Vagina erhöhen das Risiko zu erkranken. Auch immunsupprimierte Patienten (HIV, Medikamente) und Raucher haben ein erhöhtes Risiko. Andere Erkrankungen, die mit einer Verhornung, Entzündung und Austrocknung im Bereich der äußeren Geschlechtsorgane einhergehen, begünstigen die Entstehung eines Vulvakarzinoms. Unter Umständen können auch Kondylome (Genitalwarzen) entarten. Weitere Risikofaktoren können andere anogenitale intraepitheliale Neoplasien oder Karzinome, Herpes genitalis und Syphilis sein.[3][4] Es gibt zwei Formen des Plattenepithelkarzinoms der Vulva: ein HPV-positives Karzinom, das vor allem bei jüngeren Frauen vorkommt, und ein zweites, das kein HPV aufweist und meist bei älteren Frauen vorkommt.

Inzidenz
Vulvakarzinome machen etwa 5 % der Genitalkarzinome der Frau aus. In Deutschland erkranken pro Jahr etwa 2 von 100.000 Frauen. Häufig sind die Patientinnen älter als 60 Jahre. Die Inzidenz steigt von 0,4 bei 30-jährigen auf 20 bei über 70-jährigen Frauen. Vulväre intraepitheliale Neoplasien (VIN) werden heute häufiger diagnostiziert, und dies besonders bei 35- bis 40-jährigen Frauen.[5] Nach einer Prognose der Krebsregister (GEKID – März 2011) erkranken in Deutschland 3.400 bis 4.000 Frauen pro Jahr.[6]
Symptome und Diagnose
Frühsymptome beim Vulvakarzinom und seinen Vorstufen (vulväre intraepitheliale Neoplasie (VIN)) sind oft untypisch, nicht aussagekräftig oder fehlen ganz. Anhaltende Symptome erfordern eine genaue, auch auf Einzelheiten eingehende klinische Diagnostik. Die Patientin wird zunächst befragt (Anamnese), dann erfolgt eine körperliche Untersuchung: eine gynäkologische Untersuchung durch Abtasten sowie eine Vulvoskopie. Durch eine Ultraschalluntersuchung oder andere bildgebende Verfahren wie Röntgen oder Computertomographie können teilweise Auffälligkeiten erkannt werden. Eine Gewebeentnahme (Stanzbiopsie) mit anschließender feingeweblicher Untersuchung (Histologie) wird vor allem dann vorgenommen, wenn es sich um nicht eindeutige Befunde handelt, um die Diagnose zu sichern. Das Ergebnis dieser Untersuchung zeigt an, welches Stadium vorliegt. Danach richtet sich die Vorgehensweise der Behandlung.
Im frühen Stadium der Erkrankung treten oft weiße, seltener braune Flecken oder auch Warzen auf. Meist wird das Vulvakarzinom jedoch erst in einem fortgeschritteneren Stadium auffällig (blutiger Ausfluss, wiederkehrender Juckreiz oder spürbare Knoten und Geschwüre). Häufig ist die Diagnose auch ein Zufallsbefund bei der frauenärztlichen Untersuchung, denn die Inspektion des äußeren Genitals gehört zur Krebsfrüherkennungsuntersuchung (KFU). Chronischer Juckreiz tritt meist schon bei präkanzerösen Veränderungen (VIN) auf.
Häufige Symptome
- Juckreiz
- weiße Hautbeläge (Leukoplakien)
- dunkle, bräunliche Stellen
- Feigwarzen (Kondylome)
- Erhabenheiten (Erhebungen), Tumoren
- rote, nicht heilende, nässende Stellen/Risse
Nachweis/Erste Schritte
- Test mit Essiglösung (3–5 %)
- Kolposkopie/Vulvoskopie
- Biopsie der Verletzung (Läsion) in örtlicher Betäubung zur feingeweblichen Abklärung
- gegebenenfalls Überweisung zur Dysplasiesprechstunde
Stadieneinteilung
Stadien nach TNM-Klassifikation und FIGO (Fédération Internationale de Gynécologie et d’Obstétrique):[7][8]
| TNM | FIGO | Kriterien |
|---|---|---|
| T | – | Primärtumor |
| TX | – | Primärtumor kann nicht beurteilt werden |
| T0 | – | Kein Anhalt für Primärtumor |
| Tis | 0 | Carcinoma in situ (VIN 3) |
| T1 | I | Tumor beschränkt auf die Vulva oder Vulva und den Damm, ohne Lymphknotenmetastasen |
| T1a | IA | <2 cm, Stromainvasion <1,0 mm |
| T1b | IB | >2 cm oder Stromainvasion > 1,0 mm |
| T2 | II | Tumor jeder Größe beschränkt auf untere Anteile von Harnröhre, Vagina und/oder Anus, ohne Lymphknotenmetastasen |
| T3 | IVA | Tumor befällt den oberen Anteil der Harnröhre und/oder Vagina, die Blasen-/Rektumschleimhaut, oder der Tumor ist an Knochen fixiert |
| N | – | Regionäre Lymphknoten (Leistenlymphknoten) |
| NX | – | Regionäre Lymphknoten können nicht beurteilt werden |
| N0 | – | Keine regionären Lymphknotenmetastasen |
| N1a | IIIA(ii) | ein bis zwei befallene Lymphknoten von <5 mm Größe |
| N1b | IIIA(i) | ein befallener Lymphknoten ≥5 mm Größe |
| N2a | IIIB(ii) | drei oder mehr befallene Lymphknoten <5 mm Größe |
| N2b | IIIB(i) | zwei oder mehr befallene Lymphknoten ≥5 mm Größe |
| N2c | IIIC | Ausbreitung außerhalb der Lymphknotenkapsel |
| N3 | IVA(ii) | verbackene, ulzerierte Lymphknoten |
| M | – | Fernmetastasen |
| M0 | - | Keine Fernmetastasen nachweisbar. |
| M1 | IVB | Der Tumor hat Fernmetastasen gebildet (einschl. Beckenlymphknotenmetastasen). |
Therapie
Es gibt unterschiedliche Behandlungsformen des Vulvakarzinoms, abhängig von der Lage, der Größe und des Stadiums. Die bevorzugte Therapie ist derzeit die operative Entfernung des Tumors mit einem gesunden Randsaum. In jedem Fall ist diese Operation notwendig. Ziel ist es, das Tumorgewebe möglichst vollständig zu entfernen. Dabei hängt das Ausmaß der Gewebeentfernung vom Krankheitsstadium ab. Die Laserverdampfung (Vaporisation) ist nur bei histologisch gesicherten Dysplasien (VIN, AIN, CIN, VaIN) zulässig. Bei größeren Tumoren müssen Teile oder gegebenenfalls (bei sehr großen Tumoren) die gesamte Vulva entfernt werden (Vulvektomie). Es gibt aber unterschiedlich radikale Therapieformen.
Formen der Vulvektomie
- Laser- oder Skinning-Vulvektomie – oberflächlich begrenzte Abtragung. Die befallene Haut der Vulva wird, unter Schonung tiefer gelegener Gewebeschichten, abgetragen – geeignet bei Dysplasie / VIN.
- Partielle Vulvektomie – Bei der partiellen Vulvektomie wird nur ein Teil der Vulva entfernt. Ein Beispiel dafür ist die Hemivulvektomie (Halbvulvektomie), dabei wird der Teil der Vulva entfernt, an der sich der Tumor befindet.
- Einfache Vulvektomie – Vollständige Entfernung der Vulva, die Lymphknoten werden dabei nicht entfernt.
- Radikale Vulvektomie – Entfernung der gesamten Vulva und der Leistenlymphknoten.
Völlig veraltet (obsolet) und komplikationsreich ist bei der radikalen Vulvektomie die sogenannte „en-bloc-Resektion“ (Butterfly). Ein weiterer Schritt in der Reduzierung der Radikalität war die „Drei-Schnitt-Technik“ (triple exzision) dadurch konnte eine Verminderung der postoperativen Komplikationen erreicht werden, dennoch bedeutete auch diese Operationstechnik den vollständigen Verlust der Vulva. Deshalb wird heute die Vulvektomie in vielen Fällen durch die „radikale lokale Exzision“ (wide exzision) als sichere Alternative ersetzt.[9] Bei fortgeschrittenen Stadien des Vulvakarzinoms, bei denen sich der Tumor ins benachbarte Gewebe ausgebreitet hat, ist eine radikalere Operationstechnik notwendig. Entfernt werden die gesamte Vulva mit Leistenlymphknoten (Lymphadenektomie) sowie (je nach Tumorausbreitung) weitere Organe wie z. B. Harnblase, Rektum (Mastdarm), Gebärmutter (Uterus) und Scheide (Vagina). Diese umfangreiche Operation könnte auch bei einem Rezidiv notwendig sein.[10] Bei gut begrenzten Tumoren wird der Tumor mit einem Sicherheitsabstand im gesunden Gewebe ausgeschnitten. Die Lymphknoten und -bahnen in der Leiste, die die erste Station einer möglichen Absiedelung des Tumors sind, werden mit einer Tiefeninfiltration über 1 mm (ab Stadium T1b) mit entfernt. Die Entfernung der Lymphknoten (Lymphadenektomie) kann unter besonderen Qualitäts- und Strukturvoraussetzungen auf eine alleinige Wächterlymphknotenentfernung beschränkt werden,[11] welches das Risiko eines Lymphödems erheblich vermindert.
Plastisch rekonstruktive Operationsarten
Ziele der wiederherstellenden Operationen bei allen Frauen sind
- Vermeidung von Nebenwirkungen und Komplikationen
- Erhalt des weiblichen Erscheinungsbildes
- Individuelles risikoadaptiertes Vorgehen
- Spannungsfreie Defektdeckung bei großen Defekten (Wunden)
- Rekonstruktion der Vulva
- Vermeidung verstümmelnder Operationen
- Erhalt der sexuellen Funktion durch ausreichend weiten Scheideneingang
- Optimale Nachsorge (Vermeidung von Taschenbildung)
Dies gelingt mit relativ einfachen Methoden der plastisch-rekonstruktiven Chirurgie, wie z. B. Hautlappenplastiken. Voraussetzung für eine optimale Therapie bei Patientinnen mit Vulvakarzinom ist die R0-Resektion (vollständige Tumorentfernung). Neben der nötigen Radikalität sollten bei jeder Patientin auch die Funktionalität und die Ästhetik und damit ein intaktes äußeres Erscheinungsbild Ziel der Operation sein.
In Ausnahmefällen kann die Operation durch eine Strahlentherapie ergänzt werden.[12] Eine Chemotherapie wird nur bei Tochtergeschwülsten (Metastasen) eingesetzt.
Radio- und Radiochemotherapie des Vulvakarzinoms
Eine Bestrahlung (Radiatio) der Genitalregion sollte nicht „vorsorglich“ vorgenommen werden. Leider ist es so, dass die üblichen Vulvakarzinome nicht sehr strahlenempfindlich sind und die empfindliche Genitalregion zu sehr starker Reaktion neigt. Dennoch ist es in bestimmten Fällen notwendig, diese Therapie durchzuführen. Wenn der Tumor an einer sehr ungünstigen Stelle liegt (z. B. am Schließmuskel), könnte dadurch der Tumor vor einer Operation verkleinert und eventuell der Schließmuskel erhalten bleiben. Die Leitlinien der Deutschen Gesellschaft für Gynäkologie und Geburtshilfe (DGGG) unterscheiden:
- Primäre Strahlentherapie: Die alleinige Strahlentherapie von Vulvakarzinomen beschränkt sich auf Patientinnen mit weit fortgeschrittenen Tumoren dann, wenn mit operativen Mitteln keine Heilung mehr möglich ist (Palliativtherapie).
- Primäre Radiochemotherapie: Die primäre (vor der OP) Radiochemotherapie verkleinert die Tumorgröße und verbessert die Operabilität bei großen Primärtumoren.
- Adjuvante Strahlentherapie: Die adjuvante (nach der Operation, ergänzende oder unterstützende) Bestrahlung sollte neben den Leisten auch das kleine Becken miteinbeziehen, da hier die nächste Lymphknotenstation liegt.
Eine zusätzliche oder auch alleinige operative Entfernung von Lymphknoten im kleinen Becken ist nur in Einzelfällen (z. B. sehr großer Tumor) sinnvoll. Eine amerikanische Studie (GOG 117) konnte zeigen, dass die Prognose von Patientinnen, bei denen das Becken bestrahlt wurde, besser war als bei denjenigen Patientinnen, bei denen die Beckenlymphknoten operativ entfernt wurden. Indikationen für eine adjuvante, inguinale Radiotherapie, das heißt im Bereich der Leiste und nicht im Bereich des äußeren weiblichen Genitale, können sein
- zwei und mehr befallene Lymphknoten
- Kapselüberschreitung
- Metastase > 10 mm
Literatur
- Heinrich Schmidt-Matthiesen, Gunther Bastert, Diethelm Wallwiener: Gynäkologische Onkologie: Diagnostik, Therapie und Nachsorge – auf der Basis der AGO-Leitlinien. Schattauer, 2002, ISBN 3-7945-2182-X (Volltext in der Google-Buchsuche).
- Jörg Baltzer, Hans-Gerd Meerpohl, Jens Bahnsen: Praxis der gynäkologischen Onkologie. Konzepte für das differenzierte Vorgehen in Diagnostik, Therapie und Nachsorge. Band 3 von Praxis der Frauenheilkunde. Georg Thieme, 2000, ISBN 3-13-109912-7 (Volltext in der Google-Buchsuche).
- Carlos Thomas: Spezielle Pathologie. Schattauer, 1996, ISBN 3-7945-1713-X (Volltext in der Google-Buchsuche).
- E. J. Crosbie, R. J. Slade, A. S. Ahmed: The management of vulval cancer. In: Cancer Treat Rev. Band 35, 2009, S. 533–539, PMID 19699036 (englisch).
- J. A. de Hullu u. a.: Management of vulvar cancers. In: Eur J Surg Oncol. Band 32, 2006, S. 825–831, PMID 16690244 (englisch).
- J. A. de Hullu u. a.: Modern management of vulvar cancer. In: Current Opinion in Obstetrics and Gynecology. Band 16, 2004, S. 65–72, PMID 15128010 (englisch).
Weblinks
- Informationen über Vulvakrebs. (PDF; 110 kB) Deutsche Krebsgesellschaft e. V.
- Vulvakrebs. Frauenärzte im Netz
- S2-Leitlinie: Diagnostik und Therapie des Vulvakarzinoms und seiner Vorstufen, AWMF-Registernummer 015/059 (online: Volltext), Stand Juni 2008
- VulvaKarzinom-Selbsthilfegruppe e. V.
- Informationen zum Vulvakarzinom. (PDF) vulvakarzinom-shg.de, Patientinnenbroschüre.
- Ratgeber Vulvakrebs. vulvakrebs.com
Einzelnachweise
- ↑ Munoz et al. In: New England Journal of Medicine, 2003, 348, S. 6
- ↑ Cogliano et al. In: The Lancet, 2005, Vol. 6
- ↑ A. Ansink: Vulvar squamous cell carcinoma. In: Semin Dermatol, 2, 1996, 15, S. 51–59, PMID 8723825.
- ↑ MM Madeleine, JR Daling, JJ Carter, GC Wipf, SM Schwartz, B McKnight, RJ Kurman, AM Beckmann, ME Hagensee, DA. Galloway: Cofactors with human papillomavirus in a population-based study of vulvar cancer. In: J Natl Cancer Inst, 1997, 89, S. 1516–1523.
- ↑ A. B. Maclean: Vulvar cancer and the need for awareness of precursor lesions. In: J Low Genit Tract Dis, 13, 2009, S. 115–117. PMID 19387133 (Review)
- ↑ A. Katalinic, U.Gerdemann: Aktuelle Zahlen zum Vulvakarzinom in Deutschland. (PDF) März 2011.
- ↑ L. H. Sobin, M. K. Gospodarowicz, Ch. Wittekind: UICC: TNM classification of malignant tumors. 7th edition, Wiley-Blackwell, Oxford 2009, ISBN 978-1-4443-3241-4 Änderungen zur 6. Auflage (Seite nicht mehr abrufbar, festgestellt im Mai 2019. Suche im Internet Archive ) ( Info: Der Link wurde automatisch als defekt markiert. Bitte prüfe den Link gemäß Anleitung und entferne dann diesen Hinweis.) (PDF; 1,9 MB)
- ↑ Ch. Wittekind, H.-J. Meyer: TNM Klassifikation maligner Tumoren. 7. Auflage. Wiley-VCH, Weinheim 2010, ISBN 978-3-527-32759-1
- ↑ A Ansink, J. van der Velden: Surgical interventions for early squamous cell carcinoma of the vulva. In: Cochrane Database Syst Rev, 1999, 4, CD002036; PMID 10796849.
- ↑ S2-Leitlinie: Diagnostik und Therapie des Vulvakarzinoms und seiner Vorstufen. ( vom 18. Juli 2013 im Internet Archive; PDF; 1,6 MB) AWMF-Registernummer 015/059, Stand Juni 2008.
- ↑ A. G. Van der Zee u. a.: Sentinel node dissection is safe in the treatment of early-stage vulvar cancer. In: J Clin Oncol, 26, 2008, S. 884–889, PMID 18281661.
- ↑ J. A. de Hullu, A. G. van der Zee: Surgery and radiotherapy in vulvar cancer. In: Crit Rev Oncol Hematol 60, 2006, S. 38–58. PMID 16829120 (Review)
Auf dieser Seite verwendete Medien
Autor/Urheber: Mikael Häggström, Lizenz: CC0
Lichen sclerosus on an 82 year old woman, showing an ivory white coloring in the vulva, also stretching downward to the perineum.
Autor/Urheber: Cancer Research UK, Lizenz: CC BY-SA 4.0
Diagram showing stage 2 cancer of the vulva.
Autor/Urheber: Cancer Research UK, Lizenz: CC BY-SA 4.0
Diagram showing stage 4B cancer of the vulva.
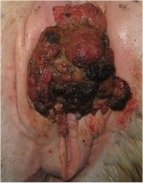
Autor/Urheber: VetMoves.com, Lizenz: CC BY 2.0
Close-up of Large cancerous tumor within the skin around the vulva of a gray mare. The most likely kind of cancer based on location is a squamous-cell carcinoma. Grey horses are also prone to developing melanomas at the tailbase.
Autor/Urheber: Cancer Research UK, Lizenz: CC BY-SA 4.0
Diagram showing stage 1A and 1B cancer of the vulva.
Autor/Urheber: Cancer Research UK, Lizenz: CC BY-SA 4.0
Diagram showing stage 3 cancer of the vulva.
Autor/Urheber: Cancer Research UK, Lizenz: CC BY-SA 4.0
Diagram showing stage 4A cancer of the vulva.











