Sozial bedingte Ungleichheit von Gesundheitschancen
Das Konzept sozial bedingte Ungleichheit von Gesundheitschancen bezeichnet den Zusammenhang zwischen sozialen und gesundheitlichen Faktoren. Diese können horizontal und vertikal stratifiziert sein, das heißt, die soziale Ungleichheit in der Gesundheit lässt sich für gleichordnende Unterschiede wie Alter oder Geschlecht, aber auch für unterordnende Differenzen wie Armut, mangelnde Bildung oder für den beruflichen Status nachweisen.[1][2] In der Konsequenz zeigt sich eine statistische Erhöhung der Krankheitsrisiken bei sozial benachteiligten Menschen. Diese Ungleichheit wird von der Sozialepidemiologie, der Medizinsoziologie und in der Forschung zu sozialer Ungleichheit empirisch untersucht.
Hierzu gibt es verschiedene Theorien:
- 1. Kausalitätshypothese: Armut macht krank: Dies kann sich direkt (Fehl- oder Mangelernährung) oder indirekt (Gratifikationskrise) manifestieren.
- 2. Selektions- oder Drifthypothese: Krankheit macht arm: Im Umkehrschluss ist es möglich, dass kranke Personen schwerer in das Erwerbsleben integrierbar sind.
- 3. Armut oder Krankheit werden beide durch einen dritten Faktor ausgelöst.[3]
- 2. Selektions- oder Drifthypothese: Krankheit macht arm: Im Umkehrschluss ist es möglich, dass kranke Personen schwerer in das Erwerbsleben integrierbar sind.
Soziale Ungleichheit der Gesundheitschancen weltweit
Armut hat häufig Konsequenzen für den Gesundheitszustand.[4]
Auf internationalen Konferenzen hat sich der Terminus „Health Inequality“ (Gesundheitliche Ungleichheit) zur Benennung gesundheitlicher Ungleichheiten zwischen verschiedenen Bevölkerungsgruppen durchgesetzt. Die Weltgesundheitsorganisation veröffentlicht Informationen zu Fragen durch Ungleichheit im Gesundheitswesen.[5] Der Zusammenhang von sozialer Ungleichheit und Gesundheit ist auch Gegenstand des Weltgesundheitsreports.[6]
In Kanada gelangte das Thema der sozialen Ungleichheit der Gesundheitschancen durch den LaLonde Report zu allgemeiner Aufmerksamkeit. In Großbritannien wurden durch den Black Report von 1980 die Ungleichheiten dokumentiert.
Unterschied zwischen armen und reichen Ländern
Es gibt große Unterschiede zwischen armen und reichen Ländern. Die Lebenserwartung in den Entwicklungsländern ist in der Regel kürzer als in den entwickelten Ländern. In einigen Teilen Afrikas ist die Lebenserwartung gar auf unter 33 Jahre gefallen. In Sambia zum Beispiel liegt die durchschnittliche Lebenserwartung bei nur 32,4 Jahren. Zum Vergleich: In Norwegen dagegen sind es 78,9 Jahre. Einer der Gründe dafür ist die AIDS-Epidemie. In Sambia sind 16,5 Prozent der Bevölkerung HIV-infiziert, in Simbabwe sogar 25 Prozent.[7] Als einer der Gründe für die AIDS-Pandemie wird Armut gesehen.[8]
Die Armut in den Entwicklungsländern führt zu schlechter Gesundheitsvorsorge und mangelhafter Ernährung. Dies wiederum wirkt sich nachteilig auf die geistige, motorische und sozial-emotionale Entwicklung aus. Die betroffenen Kinder sind weniger leistungsfähig, erzielen später ein schlechteres Einkommen und können schlechter für ihre eigenen Kinder sorgen: ein Teufelskreis. Weltweit sind 219 Millionen Kinder unter fünf Jahren durch Armut kognitiv eingeschränkt. Das sind 39 Prozent aller Kinder dieser Altersgruppe in den Entwicklungsländern. In Afrika sind es gar 61 %.[9]
Die Säuglingssterblichkeit ist in armen Ländern stark erhöht. Es lassen sich nicht nur zwischen Entwicklungsländern und Industriestaaten, sondern auch zwischen reichen und armen Industriestaaten Unterschiede feststellen.[10] [11]
Soziale Ungleichheit der Gesundheitschancen in den Vereinigten Staaten
In den Vereinigten Staaten sind die gesundheitlichen Disparitäten zwischen gesellschaftlichen Minderheiten wie Afroamerikanern, Native Americans, asiatischen Amerikanern, Latinos, und Weißen gut dokumentiert.[12] Im Vergleich dieser Minoritätsgruppen mit der weißen Bevölkerung fallen erhöhte Häufigkeit chronischer Krankheiten, höhere Sterblichkeitsrate und schlechtere Gesundheitschancen auf.[12] Unter den krankheitsspezifischen ethnischen Ungleichheiten in den Vereinigten Staaten ist beispielsweise die gegenüber Weißen um 10 % erhöhte Krebsausdehnungs-Rate unter Afroamerikanern zu nennen.[13] Zusätzlich existiert bei erwachsenen Latinos und Afroamerikanern eine, verglichen mit Weißen, ungefähr zweimal höhere Wahrscheinlichkeit, Diabetes mellitus zu bekommen.[13] Die Rate der Herzgefäßkrankheiten, die Wahrscheinlichkeit, an HIV/AIDS zu erkranken, und die Säuglingssterblichkeit sind ebenfalls höher als bei Weißen.[12]
Gegenden, in denen ein Zugang zu frischen Lebensmitteln fehlt, werden in den USA food desert (Lebensmittelwüste) genannt. Dort ist der Weg zum nächsten Supermarkt oder Discounter deutlich länger als zum nächsten Fast Food Restaurant. In diesem Zusammenhang wird es als problematisch bezeichnet, dass in den USA einer Studie des US-Landwirtschaftsministeriums zufolge 23,5 Millionen Menschen, davon ein Zehntel ohne Auto, in Gegenden mit einem extrem niedrigen Durchschnittseinkommen leben und eine Wegstrecke von einer Meile oder mehr bis zum nächsten Supermarkt zurücklegen müssen.[14]
Forscher der Pennsylvania State University entnahmen aus Blutproben von 9-jährigen Jungen, dass sich deren soziales Milieu in der Länge der Telomere spiegelt. Benachteiligte Kinder, die unter chronischem Stress leiden, besitzen kürzere Telomere als sozial besser gestellte. Der Einfluss von chronischem Stress auf die beschleunigte Verkürzung der Telomere wird im Dopamin- und Serotoninhaushalt vermutet.[15]
Psychosoziale Gesundheit
Ein niedriger Sozialstatus ist ein Risikofaktor für psychische Erkrankungen. Dies trifft unter anderem auf die posttraumatische Belastungsstörung (PTBS) zu. Schon bei der Wahrscheinlichkeit, jemals eine traumatisierende Situation zu erleben, lassen sich soziale Ungleichheiten erkennen (Quotenverhältnis 3,2:1 für highschool dropouts: college graduates). Nach dem Erlebnis lassen sich Unterschiede in der Traumaverarbeitung erkennen. Je niedriger der Bildungsabschluss, desto wahrscheinlicher ist es, dass sich das Vollbild der PTBS entwickelt und desto wahrscheinlicher sind komorbide Störungen wie zum Beispiel Alkohol oder Drogenmissbrauch.[16] Die National Vietnam Veterans’ Readjustment Study lieferte wichtige Erkenntnisse über Risiko- und Schutzfaktoren für die Entwicklung einer PTBS bei Vietnamkriegsveteranen. Ein hoher sozioökonomischer Status und eine Collegeausbildung zählten zu den Schutzfaktoren.[17]
Soziale Ungleichheit der Gesundheitschancen in Polen
In Polen führt Armut zu einer schlechteren Ernährung der davon Betroffenen:
- Aus Ersparnisgründen werden Mahlzeiten minderer Qualität zubereitet – stark mit Wasser verdünnte Milch, Teigwaren, Pfannkuchen, Kartoffeln, Kohl, Brot mit Schweineschmalz.[18]
Zwar konnte Tarkowska beobachten, dass die Bedürfnisse der Kinder in den Familien – solange diese nicht pathologisch sind – im Vordergrund stehen, doch oft sind sie trotzdem unterernährt und anfällig für Infektionen.[18]
Im Fall einer Krankheit sind Familien oft nicht in der Lage, die Medikamente zu bezahlen.[18]
Die Wohnverhältnisse sind durch Raummangel geprägt. Dieser wird im Winter verstärkt, wenn arme Familien im Winter oftmals nur Teile der Wohnung nutzen, um Heizkosten zu sparen. Um Wasserkosten zu sparen, baden arme Familien zum Teil nur einmal pro Woche; oft werden mehrere Kinder im selben Wasser gewaschen. Zwei, drei oder mehr Menschen müssen sich ein Bett teilen. In den Untersuchungen von Tarkowska teilte eine Frau das Bett mit vier ihrer jüngsten Kinder. Dies kann zur Verbreitung von Infektionskrankheiten beitragen.[18] Im Norden Polens ist die Tuberkulose auf dem Vormarsch und trifft verstärkt sozial benachteiligte Bevölkerungsgruppen. Um die Tuberkulose zu bekämpfen, wurden inzwischen kostenlose Beratungsstellen eingerichtet.[19]
Soziale Ungleichheit der Gesundheitschancen in Deutschland
Armut ist in Deutschland, laut H.G. Schlack, einer der Hauptrisikofaktoren für die körperliche, seelische und geistige Gesundheit.[20] Die ungleichen Gesundheitschancen aufgrund von Armut und Reichtum nehmen in Deutschland zu:
- „Die sozial bedingten Unterschiede bei der Gesundheit haben in den letzten 20 Jahren zugenommen. Ein Beispiel: Mehr Frauen und Männer aus der niedrigsten Einkommensgruppe beurteilen heute ihren Gesundheitszustand als ‚weniger gut‘ oder ‚schlecht‘. Bei Frauen und Männern, die sehr gut verdienen, ist eine gegenläufige Entwicklung zu sehen. Armut wirkt sich auch unmittelbar auf die Lebenserwartung aus. Die mittlere Lebenserwartung von Männern der niedrigsten Einkommensgruppe liegt bei der Geburt fast elf Jahre unter der von Männern der hohen Einkommensgruppe. Bei Frauen beträgt der Unterschied acht Jahre.“[21]
Nach Beobachtungen des Robert Koch-Instituts[22] zeigten sich Zusammenhänge von sozialer Schicht und Gesundheitschancen in den Bereichen:
- Herz-Kreislauf-Krankheiten
- Arterielle Hypertonie und Hypercholesterolämie
- Übergewicht und Adipositas
- Tabak- und Alkoholkonsum
- Körperliche Aktivität und Sport
- Medikamentenkonsum
- Subjektive Gesundheit und Lebenszufriedenheit
- Gesundheitsbezogene Lebensqualität
- Inanspruchnahme des Versorgungssystems
In Untersuchungen wurde festgestellt, dass von Armut betroffene Menschen häufiger unter Übergewicht leiden, häufiger rauchen und weniger Sport treiben. Die Folge sind vermehrte Herz-Kreislauf-Erkrankungen.[23] Winkler und Stolzenberg konnten nachweisen, dass Arme häufiger von Lungenkrebs, Bluthochdruck, Herzinfarkt, Durchblutungsstörungen im Gehirn, Durchblutungsstörungen in den Beinen, Diabetes Typ II, Bandscheibenschäden und Hepatitis betroffen waren als Nichtarme.[24]
Gesundheit und Armut bei Kindern und Jugendlichen
Die Kinderarmut nimmt in Deutschland stark zu.[25] In diesem Bereich ist die Verschränkung von Armut und Gesundheit bedeutsam, weil sie die Möglichkeiten der Kinder auf ein „gutes Leben“ einschränken. Vor der Einschulung werden bei Kindern aus armen Familien bereits vermehrt Entwicklungsverzögerungen und Gesundheitsstörungen festgestellt. Psychiatrische Krankheiten im Kindesalter treten bei ihnen gehäuft auf. Es kommt zu Verzögerungen bei der Sprachentwicklung und einer Verzögerung der intellektuellen und psychomotorischen Entwicklung.[26] Zudem sind sie häufiger von Unfallverletzungen und zahnmedizinischen Problemen betroffen.
In einer Broschüre des Robert Koch-Instituts zum Thema heißt es:
- Neben schlechteren Startchancen in Schule und Beruf kommen ein oftmals schlechterer Gesundheitszustand und ungünstige Gesundheitsverhaltensmuster zum Tragen. Gleichzeitig weist die neuere sozialpsychologische Forschung aus, dass die Ergebnisse des Sozialisationsprozesses durch eine Vielzahl von sozioökonomischen Faktoren mitbestimmt werden.[27]
Im Jugendalter lässt sich ein Zusammenhang zwischen sozialer Lage, psychosozialem Wohlbefinden, dem Vorkommen von Schmerzen, sowie dem Gesundheitsverhalten herstellen. Nach Strohmeier sind 80 % der Jugendlichen in den bürgerlichen Vierteln Bochums gesund. In den Trabantenvierteln sind es nur 10 bis 15 Prozent. Als Krankheiten, die mit Kinderarmut einhergehen, nennt er vor allem Übergewicht und motorische Störungen.[28]
Arbeitslosigkeit und Gesundheit
Arbeitslose
Die besonderen physiologischen und psychischen Belastungen, denen Menschen ohne Arbeit ausgesetzt sind, resultieren nicht nur aus der damit verbundenen Armutsgefährdung, sondern auch in den darin liegenden, subtilen Verletzungen der Menschenwürde, die Arbeitslose tagtäglich spüren. Das Robert Koch-Institut stellte fest, dass arbeitslose Menschen einen ungünstigeren Gesundheitszustand haben als Berufstätige:
- Die Wahrscheinlichkeit, die eigene Gesundheit weniger gut oder schlecht einzuschätzen, erhöht sich mit der Dauer der Arbeitslosigkeit. Ein oder mehrere Jahre lang arbeitslose Männer geben bis viermal so häufig einen weniger guten oder schlechten Gesundheitszustand an wie berufstätige Männer ohne Zeichen von Arbeitslosigkeit.
Auch das gesundheitsbewusste Verhalten ist weniger ausgeprägt, wobei sich hier ein geschlechtsspezifischer Unterschied zeigt, wie das Beispiel Rauchen verdeutlicht:
- Während 49 % der im Bundes-Gesundheitssurvey 1998 befragten arbeitslosen Männer rauchen, sind es unter den berufstätigen männlichen Befragten 34 %. Die Unterschiede bei den Frauen sind mit 31 % Raucherinnen unter den arbeitslosen Frauen und 28 % Raucherinnen unter den berufstätigen Frauen geringer.[29]
Die Auswertung aktueller Krankenkassendaten zeigt:
- Arbeitslose Männer verbringen mehr als doppelt so viele Tage im Krankenhaus als berufstätige Männer.
- Arbeitslose Frauen verbringen 1,7-mal so viele Tage im Krankenhaus als berufstätige Frauen.
- Die Sterblichkeit steigt in Abhängigkeit von der vorausgehenden Arbeitslosigkeitsdauer kontinuierlich.
- Es wurden Hinweise dafür gefunden, dass Arbeitslosigkeit ursächliche Auswirkungen auf die Entwicklung schwerer Krankheiten hat.[29]
Kinder arbeitsloser Eltern
Kinder arbeitsloser Eltern reagieren häufig mit Entmutigung und Resignation, Verschlechterung der Konzentration,[30] Verhaltensauffälligkeiten und emotionaler Instabilität.[31]
Gesundheit von Alleinerziehenden
| Belastungen alleinerziehender und verheirateter Mütter | ||
|---|---|---|
| Belastungen/Beunruhigungen | alleinerziehende Mütter | verheiratete Mütter |
| Unsicherheit wie eigene Zukunft weitergeht | 48,8 % | 26,4 % |
| finanzielle Probleme | 47,7 % | 18,7 % |
| Erziehung und Ausbildung der Kinder | 34,5 % | 27,1 % |
| zu viele Aufgaben in der Familie | 23,8 % | 13,0 % |
| Anforderungen nicht mehr gewachsen sein | 22,7 % | 11,4 % |
| nicht genug Erfolg | 20,3 % | 7,5 % |
| fehlende Harmonie in der Familie | 17,9 % | 4,1 % |
| Probleme mit der Wohnsituation | 16,6 % | 6,2 % |
| Gefühl, überflüssig zu sein | 15,5 % | 8,9 % |
| Robert Koch-Institut/Statistisches Bundesamt: Gesundheitsberichterstattung des Bundes, Heft 14: Gesundheit alleinerziehender Mütter und Väter | ||
Alleinerziehende ohne Partnerin oder Partner gelten als belastet. Alleinerziehende Mütter sind nicht nur durch finanzielle Probleme, sondern auch durch Zukunftsängste, Anzeichen von Überforderung und durch ein geringeres Selbstwertgefühl stärker belastet als verheiratete Mütter (siehe nebenstehende Tabelle des Robert Koch-Instituts).
Alleinerziehende Mütter litten oder leiden deutlich häufiger unter
- Nieren- und Lebererkrankungen,
- chronischer Bronchitis und
- Migräne.
Besonders auffällig ist, dass sie mit 24,7 % mehr als doppelt so häufig psychische Erkrankungen angeben wie die verheirateten Mütter. Zudem leiden sie häufiger und stärker unter Schmerzen als verheiratete Mütter, wodurch sie sich auch häufiger in der Bewältigung des Alltagslebens schwerer beeinträchtigt fühlen. Vor allem in der unteren Sozialschicht fühlen sich alleinerziehende Mütter durch Schmerzen und emotionale Probleme stärker beeinträchtigt als die verheirateten Mütter. Das Robert Koch-Institut geht davon aus, dass sich „hier die negativen Effekte des Alleinerziehens auf Einzelaspekte der gesundheitsbezogenen Lebensqualität durch die Zugehörigkeit zur unteren Sozialschicht noch verstärk[en].“[32]
Alleinerziehende und verheiratete Mütter nehmen ungefähr gleichhäufig Arzttermine und Kuren in Anspruch. Allerdings nehmen alleinerziehende Mütter seltener Vorsorgeuntersuchungen in Anspruch als verheiratete. Die Arzttermine werden zudem häufiger aufgrund akuter Beschwerden denn aufgrund von Beratung in Anspruch genommen.
Auch für die Schweiz, Kanton Zürich, wies der Bericht „Gesundheit von Müttern und Kindern unter sieben Jahren“ des Instituts für Sozial- und Präventivmedizin der Universität Zürich nach, dass allein erziehende Mütter, aber auch Mütter von mehr als zwei Kindern, in besonderem Maße gesundheitlich gefährdet seien. Diese Gefährdung stehe meist in Verbindung mit einer kombinierten Belastung in Familie, im Beruf (mehrheitlich in Teilzeitarbeit) und im Haushalt.[33]
Gesundheitliche Ungleichheit und Migration
Die sozialepidemiologische Forschung weist immer wieder darauf hin, dass eine besondere Belastung von Migranten sowie ihren Nachkommen in der zweiten und dritten Generation nachweisbar ist.[34]
Insbesondere haben Kinder mit Migrationshintergrund eine erhöhte Säuglingssterblichkeit und im späteren Kindesalter eine erhöhte Gefährdung durch Unfälle.[35]
Menschen, die aus Bürgerkriegen oder vor Folter geflüchtet sind, haben großteils Traumata erlebt. Flüchtlinge warten teils lange auf psychotherapeutische Behandlung (siehe hierzu: BAfF), und ihre psychotherapeutische Versorgung gilt in Deutschland als unzureichend.[36][37]
In Deutschland ist (Stand: 2012) der Alkoholkonsum unter Menschen mit Migrationshintergrund aller Herkunftsgruppen außerhalb Europas und einiger Herkunftsgruppen innerhalb Europas weniger verbreitet als unter Menschen ohne Migrationshintergrund, so das Ergebnis einer Auswertung von Daten des Epidemiologischen Suchtsurveys (ESA) von 2012 mit circa 9.000 Befragten. Betrachtet man nur Alkoholkonsumenten (mit und ohne Migrationshintergrund), unterscheiden sich diese Personen nicht wesentlich in ihrem Alkoholkonsum.[38]
Dunkelhäutige Kinder und Erwachsene, die in nördlichen Ländern leben, sowie Personen, die ihre Haut aus kulturellen Gründen bedeckt halten, gehören zu den Risikogruppen für einen Vitamin-D-Mangel.[39][40]
Kinder mit Migrationshintergrund leiden häufiger unter Übergewicht als deutsche Kinder.[41]
Viele Flüchtlinge leiden unter Bedingungen, die ihre Gesundheit und ihr Leben gefährden. Zu extremen Bleivergiftungen kam es in den Flüchtlingslagern auf dem Gebiet von Trepča (Kosovo).[42]
Asylbewerber, die Leistungen nach § 1 AsylbLG und nicht nach § 2 AsylbLG erhalten, erhalten ebenso wie ihre Kinder eine nach § 4 AsylbLG eine auf Leistungen bei akuter Krankheit bzw. akutem Behandlungsbedarf und bei schmerzhafter Krankheit eingeschränkte medizinische Versorgung. Als Ermessensleistung kann sie durch Leistungen nach § 6 AsylbLG ergänzt werden. Die Gesundheitsversorgung dieser Personen liegt unterhalb derjenigen von gesetzlich Krankenversicherten.
Gründe des Zusammenhangs von Armut und geringer Gesundheit
Aktuelle Modelle zur Erklärung des Zusammenhangs gehen nicht von einem direkten Einfluss des sozialen Status auf die Gesundheit und Lebenserwartung aus (Mackenbach 2006). Stattdessen wirkt der soziale Status indirekt, weil er ein wichtiger Bestimmungsfaktor für Unterschiede in gesundheitlich relevanten Faktoren – wie materiellen und psychosozialen Ressourcen und Belastungen sowie dem Gesundheitsverhalten – ist. Die Chancen und Risiken für die Gesundheitsentwicklung im weiteren Leben sind bereits in Kindheit und Jugend ungleich verteilt; diese Verteilung kann sich im weiteren Lebensverlauf durch Wechselwirkungen zwischen dem sozialen Status und dem Gesundheitszustand verfestigen.
Die Gründe dafür, dass sozial benachteiligte Menschen häufiger erkranken, liegen nach Andreas Mielck[43] in
- Unterschieden in den gesundheitlichen Belastungen (z. B. Belastungen am Arbeitsplatz)
- Unterschieden in den Bewältigungsressourcen (z. B. soziale Unterstützung)
- Unterschieden in der gesundheitlichen Versorgung (z. B. Arzt-Patient-Kommunikation).
Dies zusammengenommen führt wiederum zu
- Unterschieden beim Gesundheits- und Krankheitsverhalten (z. B. Ernährung, Rauchen).
Insgesamt führen diese Faktoren zu
- einer gesundheitlichen Ungleichheit (d. h. Unterschieden in der Mortalität und Morbidität).
Gesundheitliche Belastungen
Gesundheitliche Belastungen am Arbeitsplatz
Gesundheitliche Belastungen durch Erwerbslosigkeit
Nach einer Studie im Auftrag des Deutschen Gewerkschaftsbundes bestehe in der Wissenschaft Übereinstimmung dahingehend, dass Erwerbslosigkeit einen kausalen Einfluss auf gesundheitsbezogenes Verhalten und auf die Entstehung „gesundheitlicher Probleme, sowohl psychosozialer als auch physischer Art“. Durch Forschungen lassen sich laut Studie „drastische Unterschiede zwischen Arbeitslosen und Beschäftigten belegen: Depressivität, Ängstlichkeit, Hoffnungslosigkeit und Hilflosigkeit bis hin zur Resignation sowie ein verringertes Selbstwertgefühl, geringeres Aktivitätsniveau und Einsamkeit stellen wesentliche Symptome einer schlechteren psychischen Gesundheit von Arbeitslosen dar.“[44]
Während die Krankenstandsquote in Deutschland bei den Erwerbstätigen gerade mal 4,4 % betrage, liege sie bei Beziehern von ALG I schon bei 7,9 % und bei Beziehern von ALG II sogar bei 10,9 %. Die tatsächlichen Zahlen könnten noch höher sein, da man davon ausgehen kann, dass Arbeitslose bei kurzen Erkrankungen eher auf eine Krankmeldung verzichten.
Umweltbelastungen
Bereits im 19. Jahrhundert problematisierte die Sozialhygiene den Einfluss von Wohn- und Arbeitsumwelt auf die Gesundheit der Menschen.
Eine neue Debatte um eine Umweltbezogene Gerechtigkeit begann in den Vereinigten Staaten, als im Kontext der Bürgerrechtsbewegungen einkommensschwache und nicht-weiße Gesellschaftsgruppen begannen, eine „Environmental Justice“ (umweltbezogene Gerechtigkeit) einzufordern. Eine schichtspezifisch geringere Gesundheit wurde mit dem Arbeits- und dem Wohnumfeld und mit dem Verkehr in Zusammenhang gebracht.
Nach Schlüns[45] treffe die These aus Ulrich Becks „Risikogesellschaft“, nach der Umweltbelastungen eher gleichmäßig über die verschiedenen Schichten der Gesellschaft verteilt würden, nicht mehr generell zu. Neuere Erkenntnisse zeigten, dass wohlhabende Schichten größere Möglichkeiten hätten, sich den Umweltbelastungen zu entziehen. Menschen aus unteren Schichten seien einerseits durch Umweltbelastungen stärker belastet (z. B. Lärm und Feinstaub im Wohn- und Arbeitsumfeld), könnten sie aber andererseits schlechter ausgleichen oder bewältigen (z. B. durch geringeren Zugang zu Grünflächen).
- siehe Hauptartikel: Umweltgerechtigkeit
Bewältigungsressourcen
Gratifikationskrise
Nach dem Erklärungsansatz der Gratifikationskrise erkranken Menschen dann, wenn sie sich stark verausgaben und hierfür nicht entsprechend belohnt werden. Besonders betroffen von der Gratifikationskrise sind gering qualifizierte Arbeiter und alleinerziehende Mütter.
Informationsdefizite
Antje Richter hat herausgefunden, dass sozial benachteiligte Personen Informationsdefizite haben. Sozial Benachteiligte wissen wenig über:
- Risikovermeidung und die Bewältigung von gesundheitlichen Problemen
- Gesundheitsförderung allgemein und die Umsetzung von gesundheitsbezogenen Empfehlungen im Alltag
- Die gesundheitliche Regelversorgung und die relevanten Ansprechpartner
- Bedarfe von Kindern und Jugendlichen und besondere Fördermöglichkeiten
- Ihre Rechte.[46]
Gesundheitliche Versorgung
| Teilnahme an den Vorsorgeuntersuchungen U1 bis U8 in Hamburg nach Berufstätigkeit des Vaters[47] | |
|---|---|
| Beruf des Vaters | Teilnahmequote |
| Arbeitslose | 30,3 % |
| einfache Arbeiter | 38,4 % |
| Facharbeiter | 65,7 % |
| hochqualifizierte Arbeitnehmer | 77 % |
| Freiberufliche | 70,4 % |
| Selbständige | 67 % |
Das Problem sozialer Ungleichheit im Bereich der medizinischen Versorgung ist in der Bundesrepublik Deutschland bislang nicht umfangreich untersucht worden. Zwischenergebnisse einer aktuellen Studie zeigen, dass sozial benachteiligte Personen psychische, soziale und strukturelle Barrieren vor der Inanspruchnahme von Leistungen erfahren. Als Beispiele werden die Kindervorsorgeuntersuchungen U1 bis U9 und schmerzbezogenen Behandlungen genannt.[48]
Es besteht ein signifikanter Unterschied in der Wahrscheinlichkeit, einen Internisten aufzusuchen. Für Angehörige aus Gesellschaftsgruppen mit wenigen Ressourcen beträgt die Wahrscheinlichkeit prinzipiell einen Internisten zu besuchen etwa 16 % bis 29 %, während bei Oberschichtangehörigen diese Wahrscheinlichkeit bei etwa 41 % bis 59 % liegt.[49]
Das Problem einer schichtspezifischen gesundheitlichen Versorgung wird teilweise auch unter dem Schlagwort Zwei-Klassen-Medizin problematisiert, wobei allerdings die Grenze zwischen den Klassen (Gesetzliche bzw. Privatversicherung) bei 4.800 Euro/Monat bis 5.600 Euro/Monat (Beitragsbemessungsgrenze) liegt.
Auch bei der Versorgung mit Medikamenten gibt es schichtspezifische Unterschiede. So müssen etwa nach einem Urteil des LSG Rheinland-Pfalz in Mainz die Kosten für das Medikament Ritalin bei Erwachsenen von den gesetzlichen Krankenkassen nicht mehr übernommen werden.[50] Das billigste Ritalin-Generikum kostet für Erwachsene zwischen 22,32 € (niedrigste wirksame Dosis) und 89,28 € (hohe, oft erforderliche Dosis von 80 mg am Tag) im Monat.
Gesundheitsverhalten
Ernährung
Lauterbach weist auf die niedrigere Qualität der Ernährung der in Armut lebenden Kinder hin. Sie nähmen weniger Obst und Vollkornbrot, dafür aber mehr Chips und Pommes frites zu sich.[51]
Der 2. Armuts- und Gesundheitsbericht weist darauf hin, dass die Unterschiede im Ernährungsverhalten zwischen armen und reichen Kindern nur gering seien, was nach Auffassung der Arbeiterwohlfahrt „vielleicht darauf schließen lässt, dass sich bei der Ernährung die Eltern zugunsten ihrer Kinder einschränken.“[52]
Dies konnte in einer Studie bewiesen werden.[53]
Sonstiges Gesundheitsverhalten
Arme Kinder sind seltener im Sportverein aktiv und sie putzen sich seltener die Zähne.[54] Es gibt eine Korrelation zwischen dem Bildungsniveau und dem Rauchverhalten: In den unteren Schichten ist der Anteil der Raucher höher als in den oberen Schichten.
siehe auch: Rauchen und soziale Schichten
Soziale Ungleichheit und Lebenserwartung
Für viele Länder ist ein deutlicher Zusammenhang zwischen der Lebenserwartung eines Menschen und seinem sozialen Status – gemessen über den Bildungsabschluss, den Berufsstatus und/oder das Einkommen – dokumentiert (Mackenbach 2006). Diese Befunde waren einer der Ausgangspunkte, um auf europäischer Ebene eine eigene Strategie zum Abbau gesundheitlicher Ungleichheiten zu fordern (EU-Projekt 'Closing the Gap').
Auch für Deutschland weisen Analysen auf Basis des Sozio-oekonomischen Panels (SOEP) deutliche Einkommensunterschiede in Relation zur Lebenserwartung aus (Lampert u. a. 2007[55]). So werden Männer und Frauen aus der Armutsrisikogruppe durchschnittlich nur 70 bzw. 77 Jahre alt, während Männer und Frauen mit sehr hohen Einkommen fast 10 Jahre länger leben (81 bzw. 85 Jahre). Die Ergebnisse verweisen zudem darauf, dass auch der Anteil der in Gesundheit verbrachten Lebensjahre deutlich variiert.
Gemäß Daten aus der privaten Rentenversicherung aus den Jahren 1995–2002 liegt die auf ein Jahr bezogene Sterbewahrscheinlichkeit für Bezieher hoher Renten um bis zu 20 % niedriger als für Bezieher geringer Renten. Aus Daten der gesetzlichen Rentenversicherung und des statistischen Bundesamtes geht hervor, dass die Wahrscheinlichkeit für einen 65-jährigen Mann, innerhalb eines Jahres zu sterben, für Versicherte der Arbeiterrentenversicherung fast doppelt so hoch ist wie für Versicherte der Angestelltenversicherung und für Beamte.[56] Laut einer Auswertung der Daten der Deutschen Rentenversicherung von 1997 bis 2016 durch das Max-Planck-Institut für demografische Forschung in Rostock stieg in Deutschland in diesem Zeitraum die Lebenserwartung von Menschen in hohen Einkommensschichten fast doppelt so stark wie die von Menschen mit den niedrigsten Einkommen.[57]
Soziale Unterschiede in der Lebenserwartung werden auch als volkswirtschaftlich relevant angesehen. So verweist der Rentenexperte der SPD, Karl Lauterbach, seit langem darauf, dass die unterschiedlichen Rentenbezugsdauern von einkommensschwachen und einkommensstarken Rentnern zu einer Umverteilung im System der gesetzlichen Rentenversicherung von unten nach oben führe (Lauterbach u. a. 2006[58]).
Politische Thematisierung
Die EU möchte mit zwei aufeinanderfolgenden Initiativen die soziale Ungleichheit der Gesundheitschancen in Europa verringern. Auf die Initiative Closing the Gap (2004–2007) folgt die Initiative Determine (2007–2010).[59]
Mit dem Bielefelder Memorandum zur Verringerung gesundheitlicher Ungleichheiten[60] möchten Wissenschaftler darauf hinwirken, dass die nächste Gesundheitsreform das oberste Ziel habe, die zunehmende gesellschaftliche Spaltung im Bereich Gesundheit zu vermindern.
In Großbritannien gibt es eine Diskussion darüber, ob es erwünscht sei, das Gesundheitsverhalten der Arbeiterklasse zu verbessern oder nicht. Es wird befürchtet, dass die letztlich paternalistische Sorge um die Gesundheit der Arbeiterklasse eine Obsession der gebildeten Mittelschicht (“obsession of the learned middle class”) sei.[61]
Gesundheitsminister John Reid, Sohn einer Arbeiterfamilie, tat sich durch diese Meinung hervor. Er sagte: „Ich sage nur: Lasst uns aufpassen, dass wir diese Leute nicht gönnerhaft behandeln. Wie meine Mutter es sagen würde: Die Leute aus diesen niedrigen sozio-ökonomischen Kategorien haben sehr wenige Freuden im Leben und als eine davon betrachten sie das Rauchen“.[62]
Literatur
- U. Bauer, A. Büscher (Hrsg.): Soziale Ungleichheit und Pflege. Befunde angewandter Pflegeforschung. VS-Verlag, Wiesbaden 2007.
- Bita Kolahgar: Die soziale Verteilung von Umweltbelastungen und gesundheitlichen Folgen an industriellen Belastungsschwerpunkten in Nordrhein-Westfalen. Essen 2006.
- U. Bauer, U. H. Bittlingmayer, M. Richter (Hrsg.): Health Inequalities. Determinanten und Mechanismen gesundheitlicher Ungleichheit. VS-Verlag, Wiesbaden 2007.
- Andreas Mielck: Soziale Ungleichheit und Gesundheit. Einführung in die aktuelle Diskussion. Bern 2005, ISBN 3-456-84235-X.
- T. Lampert, L. E. Kroll: Soziale Unterschiede in der Mortalität und Lebenserwartung. In: GBE kompakt. 5(2) 2014. (PDF)
- Karin Tiesmeyer, Michaela Brause, Meike Lierse: Der blinde Fleck. Ungleichheiten in der Gesundheitsversorgung. KBT Huber & Partner, 2007, ISBN 978-3-456-84493-0.
- K. Lauterbach, M. Lüngen, B. Stollenwerk, A. Gerber, G. Klever-Deichert: Zum Zusammenhang zwischen Einkommen und Lebenserwartung. In: Studien zu Gesundheit, Medizin und Gesellschaft. 1/2006. (PDF)
- T. Lampert, T. Ziese: Armut, soziale Ungleichheit und Gesundheit. Expertise des Robert Koch-Instituts zum 2. Armuts- und Reichtumsbericht der Bundesregierung. (= Lebenslagen in Deutschland). BMGS, Bonn 2005. (Download)
- Joachim Heinrich u. a.: Soziale Ungleichheit und umweltbedingte Erkrankungen in Deutschland. Landsberg 1998.
- J. P. Mackenbach: Health Inequalities: Europe in Profile. UK Presidency of the EU, Rotterdam 2006. (PDF)
- T. Lampert, L. E. Kroll, A. Dunkelberg: Soziale Ungleichheit der Lebenserwartung. In: APuZ. 42/2007. PDF (online)
- Gabriele Bolte, Andreas Mielck (Hrsg.): Umweltgerechtigkeit – Die soziale Verteilung von Umweltbelastungen. Weinheim/ München 2004.
- Julia Schlüns: Umweltbezogene Gerechtigkeit in Deutschland. In: Aus Politik und Zeitgeschichte. Nr. 24 / 11. Juni 2007. (online)
Weblinks
- Rauchen und soziale Ungleichheit (PDF-Datei; 50 kB) Deutsches Krebsforschungszentrum (DKFZ)
- Gopal Sreenivasan: Justice, Inequality, and Health . In: Edward N. Zalta (Hrsg.): Stanford Encyclopedia of Philosophy.
- Tagung Health-Inequalities
- Neuere wissenschaftliche Studien „Gesundheit und soziale Ungleichheit“
- Die soziale und räumliche Ungleichverteilung von Umweltbelastungen im Kontext von Kinderarmut in Deutschland. (Memento vom 12. Mai 2012 im Internet Archive) 12. internationaler Kongress „Armut und Gesundheit“ (PDF-Datei; 184 kB)
- BzgA: „Closing the Gap“: Gesundheitliche Ungleichheiten in Europa reduzieren
- EU-Seite zur gesundheitlichen Ungleichheit
- Gesundheitliche Ungleichheit in der Schweiz Bundesamt für Statistik
Einzelnachweise
- ↑ Günther Steinkamp: Soziale Ungleichheit, Erkrankungsrisiko und Lebenserwartung: Kritik der sozialepidemiologischen Ungleichheitsforschung. In: Sozial- und Präventivmedizin. 38(3), 1993, S. 111–122, 112–113.
- ↑ Siegfried Geyer: Soziale Ungleichheit und Gesundheit/Krankheit (2016). In: Bundeszentrale für gesundheitliche Aufklärung (Hrsg.): Leitbegriffe der Gesundheitsförderung - Online-Glossar. doi:10.17623/bzga:224-i109-1.0.
- ↑ Uwe Helmert u. a.: Müssen Arme früher sterben? Soziale Ungleichheit und Gesundheit in Deutschland. Juventa, 2000, ISBN 3-7799-1192-2.
- ↑ A. Mielck (Hrsg.): Krankheit und soziale Ungleichheit. Leske + Budrich, Opladen.
- ↑ WHO – Health and health inequalities. (Memento vom 30. Dezember 2013 im Internet Archive)
- ↑ WHO – World Health Report
- ↑ Lebenserwartung in Teilen Afrikas unter 33 Jahre. (Memento des Originals vom 5. Oktober 2007 im Internet Archive) Info: Der Archivlink wurde automatisch eingesetzt und noch nicht geprüft. Bitte prüfe Original- und Archivlink gemäß Anleitung und entferne dann diesen Hinweis. vista verde news, abgerufen am 18. Dezember 2006.
- ↑ Bundesministerium für wirtschaftliche Zusammenarbeit und Entwicklung. 2013. Hunger und Fehlernährung haben viele Ursachen. Hintergrund.
- ↑ Armut fordert hohen Tribut von Kindern. Auf: wissenschaft.de vom 5. Januar 2007.
- ↑ apoverlag.at (Memento vom 28. Dezember 2008 im Internet Archive)
- ↑ europa.s-cool.org
- ↑ a b c J. Goldberg, W. Hayes, J. Huntley: Understanding Health Disparities. Health Policy Institute of Ohio, November 2004, S. 4–5.
- ↑ a b American Public Health Association (APHA), Eliminating Health Disparities: Toolkit (2004).
- ↑ Fast Food statt Vitamine: In der Lebensmittelwüste. taz, 22. Oktober 2010, abgerufen am 1. November 2010.
- ↑ Martin Winkelheide: GENETIK – Der soziale Status lässt sich an den Chromosomenenden ablesen vgl. PNAS, Deutschlandfunk – „Forschung aktuell“ vom 7. April 2014.
- ↑ Sarah Gold: PTSD and social class. Trauma Alliance.
- ↑ Jennifer L. Price: Findings from the National Vietnam Veterans’ Readjustment Study – Factsheet. (Memento des Originals vom 11. September 2012 im Internet Archive) Info: Der Archivlink wurde automatisch eingesetzt und noch nicht geprüft. Bitte prüfe Original- und Archivlink gemäß Anleitung und entferne dann diesen Hinweis. National Center for PTSD. United States Department of Veterans Affairs (abgerufen am 27. September 2012).
- ↑ a b c d Elzbieta Tarkowska: Kinderarmut und soziale Ausgrenzung in Polen. (Übersetzung aus dem englischen von Rudolph Müllan). In: Margherita Zander: Kinderarmut. VS Verlag für Sozialwissenschaften, Wiesbaden 2005, ISBN 3-531-14450-2, S. 39–40.
- ↑ Woiwodschaft Lodz: Das Woiwodschaftprogramm zur Prophylaxe der Lungentuberkulose. 2003.
- ↑ Hans Schlack: Lebenswelten von Kindern. In: Hans Schlack (Hrsg.): Sozialpädiatrie – Gesundheit – Krankheit – Lebenswelten. Gustav Fischer Verlag, Stuttgart/ Jena/ New York 1995, ISBN 3-437-11664-9, S. 90.
- ↑ PM des Wissenschaftszentrums Berlin für Sozialforschung: Mehr Jobs, aber auch mehr Armut. Abgerufen am 26. November 2013.
- ↑ Robert Koch-Institut: Armut und Gesundheit. (PDF-Download 836 kB) (abgerufen am 26. November 2013).
- ↑ J. Winkler: Die Bedeutung der neueren Forschungen zur sozialen Ungleichheit der Gesundheit für die allgemeine Soziologie. In: Helmert u. a.: Müssen Arme früher sterben? Juventa, Weinheim/ München.
- ↑ J. Winkler, H. Stolzenberg: Der Sozialschichtindex im Bundesgesundheitssurvey. In: Gesundheitswesen. 61. Sonderheft 2, 1999.
- ↑ faz.net-Artikel zum Kinderreport Deutschland 2007 vom 15. November 2007.
- ↑ Antje Richter: Armutsprävention – ein Auftrag für Gesundheitsförderung. In: Margherita Zander: Kinderarmut. VS Verlag für Sozialwissenschaften, Wiesbaden 2005, ISBN 3-531-14450-2, S. 203.
- ↑ Robert Koch-Institut: Gesundheitsberichterstattung des Bundes. Heft 4: Armut bei Kindern und Jugendlichen. (abgerufen am 27. September 2012).
- ↑ Magazin Mitbestimmung 1+2/2006 (Hans Böckler Stiftung): Interview mit Klaus Peter Strohmeier: „Für unsere Gesellschaft sieht es düster aus“. (abgerufen am 27. September 2012).
- ↑ a b Robert Koch-Institut: Gesundheitsberichterstattung des Bundes – Heft 13: Arbeitslosigkeit und Gesundheit. Februar 2003. (abgerufen am 27. September 2012)
- ↑ Kerry E. Bolger, Charlotte J. Petterson, William W. Tompson: Psychological Adjustment among Children Experiencing Persistent and Intermittent Family Economic Hardship. In: Child Development. 66, 1995, S. 1107–1129.
- ↑ Avshalom Caspi, Glen H. Elder, Ellen S. Herbener: Childhood Personality and the prediction of Life-course Patterns. In: Lee N. Robins, Michael Rutter (Hrsg.): Straight and Devious Pathways from Childhood to Adulthood. Cambridge University Press, Cambridge 1990, S. 13–35.
- ↑ Robert Koch-Institut / Statistisches Bundesamt: Gesundheitsberichterstattung des Bundes, Heft 14: Gesundheit alleinerziehender Mütter und Väter. (abgerufen am 27. September 2012).
- ↑ Berichts „Gesundheit von Müttern und Kindern unter sieben Jahren“ des Institutes für Sozial- und Präventivmedizin der Universität Zürich vom 13. Januar 2006, zitiert nach uzh.ch (abgerufen am 29. Januar 2008).
- ↑ Zu dieser Problematik gab es einen Themenkomplex während einer Tagung in Bielefeld: Health Inequalities V (2010) (Memento des Originals vom 31. Januar 2008 im Internet Archive) Info: Der Archivlink wurde automatisch eingesetzt und noch nicht geprüft. Bitte prüfe Original- und Archivlink gemäß Anleitung und entferne dann diesen Hinweis.
- ↑ Antje Richter: Armutsprävention – ein Auftrag für Gesundheitsförderung. In: Margherita Zander: Kinderarmut. VS Verlag für Sozialwissenschaften, Wiesbaden 2005, ISBN 3-531-14450-2, S. 202.
- ↑ Mindestens die Hälfte der Flüchtlinge ist psychisch krank. Bundespsychotherapeutenkammer, 16. September 2015, abgerufen am 19. Oktober 2016.
- ↑ Traumatisierte Flüchtlinge werden zu spät und oftmals gar nicht therapiert. Bertelsmann-Stiftung, abgerufen am 29. Oktober 2016.
- ↑ Elena Gomes de Matos: Migrationshintergrund und Alkoholkonsum in Deutschland: Risiko- oder Schutzfaktor? In: Abstract für den 39. Kongress des Fachverbandes Drogen- und Suchthilfe e. V. (FDR). Abgerufen am 29. April 2018.
- ↑ A. Zittermann, S. Pilz, H. Hoffmann, W. März: Vitamin D and airway infections: a European perspective. In: European Journal of Medical Research. Vol. 21, 2016, S. 14. PMID 27009076.
- ↑ C. Braegger, C. Campoy, V. Colomb, T. Decsi, M. Domellof, M. Fewtrell, I. Hojsak, W. Mihatsch, C. Molgaard, R. Shamir, D. Turck, J. van Goudoever: Vitamin D in the healthy European paediatric population. In: Journal of Pediatric Gastroenterology and Nutrition. Vol. 56, Nr. 6, 2013, S. 692–701. PMID 23708639.
- ↑ Gesund essen mit Freude. (Memento vom 31. Mai 2013 im Internet Archive) Präventionsprojekt auf bkk.de (abgerufen am 30. August 2012).
- ↑ Kosovo: Poisoned by Lead. Bericht von Human Rights Watch über Bleivergiftungen in Roma-Camps in der Nähe der Bleimine von Trepča.
- ↑ Mielck, 2005, S. 53.
- ↑ DGB: Gesundheitsrisiko Arbeitslosigkeit - Wissensstand, Praxis und Anforderungen an eine arbeitsmarktintegrative Gesundheitsförderung. In: Arbeitsmarkt aktuell. Nr. 9. August 2010, S. 2f. (PDF-Download 1,4 MB, abgerufen am 27. September 2012).
- ↑ Julia Schlüns: Umweltbezogene Gerechtigkeit in Deutschland. In: Aus Politik und Zeitgeschichte. Nr. 24 / 11. Juni 2007, S. 26–31. (abgerufen am 30. August 2012).
- ↑ Antje Richter: Armutsprävention – ein Auftrag für Gesundheitsförderung. In: Margherita Zander: Kinderarmut. VS Verlag für Sozialwissenschaften, Wiesbaden 2005, ISBN 3-531-14450-2, S. 201.
- ↑ Roland Merten: Psychosoziale Folgen von Armut im Kindes- und Jugendalter. In Christoph Butterwegge, Michael Klundt (Hrsg.): Kinderarmut und Generationengerechtigkeit. Leske + Budrich, Opladen 2002, ISBN 3-8100-3082-1, S. 150.
- ↑ Soziale Ungleichheit in der Gesundheitsversorgung. Der Einfluss sozialer Faktoren auf das Leistungsgeschehen im deutschen Gesundheitswesen, Kongress Medizin und Gesellschaft 207. Augsburg, 17.–21. September 2007.
- ↑ Nicole Thode, Eckardt Bergmann, Panagiotis Kamtsiuris, Bärbel-Maria Kurth: Einflussfaktoren auf die Inanspruchnahme des deutschen Gesundheitswesens und mögliche Steuerungsmechanismen. S. 88. (abgerufen am 30. August 2012)
- ↑ Kein Anspruch von Erwachsenen auf Ritalin bei ADHS (Memento des Originals vom 12. Juli 2014 im Internet Archive) Info: Der Archivlink wurde automatisch eingesetzt und noch nicht geprüft. Bitte prüfe Original- und Archivlink gemäß Anleitung und entferne dann diesen Hinweis. (abgerufen am 1. Januar 2008).
- ↑ Wolfgang Lauterbach: Armut in Deutschland – Folgen für Familien und Kinder. Oldenburger Universitätsreden, Oldenburg, ISBN 3-8142-1143-X, S. 31.
- ↑ Arbeiterwohlfahrt: Stellungnahme des Bundesverbandes der Arbeiterwohlfahrt e. V. zum 2. Nationalen Armuts- und Reichtumsbericht der Bundesregierung (Memento vom 26. Mai 2005 im Internet Archive)
- ↑ Antje Richter: Armutsprävention – ein Auftrag für Gesundheitsförderung. In: Margherita Zander: Kinderarmut. VS Verlag für Sozialwissenschaften, Wiesbaden 2005, ISBN 3-531-14450-2, S. 206.
- ↑ Wolfgang Lauterbach: Armut in Deutschland – Folgen für Familien und Kinder. Oldenburger Universitätsreden, Oldenburg, ISBN 3-8142-1143-X, S. 31.
- ↑ Thomas Lampert, Lars Eric Kroll, Annalena Dunkelberg: Soziale Ungleichheit der Lebenserwartung in Deutschland. In: Aus Politik und Zeitgeschichte. (APuZ) 42/2007. (abgerufen am 24. April 2014)
- ↑ Herleitung der DAV-Sterbetafel 2004R für Rentenversicherungen (Memento des Originals vom 27. April 2014 im Internet Archive) Info: Der Archivlink wurde automatisch eingesetzt und noch nicht geprüft. Bitte prüfe Original- und Archivlink gemäß Anleitung und entferne dann diesen Hinweis.
- ↑ Studie: Reiche Rentner leben länger. In: web.de/magazine. 16. April 2019, abgerufen am 17. April 2019.
- ↑ K. Lauterbach, M. Lüngen, B. Stollenwerk, A. Gerber, G. Klever-Deichert: Zum Zusammenhang zwischen Einkommen und Lebenserwartung. In: Studien zu Gesundheit, Medizin und Gesellschaft. 1/2006 (abgerufen am 24. April 2014, PDF 455kB)
- ↑ Europa Projekt Health Inequality
- ↑ Bielefelder Memorandum zur Verringerung gesundheitlicher Ungleichheiten. (Memento des Originals vom 19. August 2007 im Internet Archive) Info: Der Archivlink wurde automatisch eingesetzt und noch nicht geprüft. Bitte prüfe Original- und Archivlink gemäß Anleitung und entferne dann diesen Hinweis. (abgerufen am 27. September 2012; PDF; 24 kB).
- ↑ Smoking ban is just ‘obsession of middle class’, says minister. In: The Telegraph. 9. Juni 2004.
- ↑ Smoking ‘working class pleasure’. auf: news.bbc.co.uk 9. Juni 2004.
Auf dieser Seite verwendete Medien
Autor/Urheber: Alexrk2, Lizenz: CC BY 3.0
Diese Landkarte wurde mit GeoTools erstellt.
Autor/Urheber:
- Raster chart:Xed
- Vector chart:User:Jdcollins13
AIDS in Afrika - Lebenserwartung in einigen von AIDS getroffenen südafrikanischen Staaten (1960-2002).
Autor/Urheber: Office for National Statistics, Lizenz: OGL v1.0
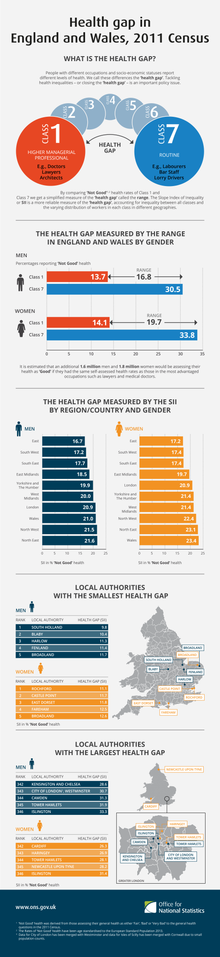
A health gap is the difference in the health experienced between different groups. Health gaps can be measured between men and women, localities, social groups, economic factors or environmental characteristics. Tackling health inequalities or closing the health gap is an important policy issue.
The health gaps discussed in this summary are the differences in self-assessed health experienced between socio-economic groupings of occupations. They are measured as the percentage point difference in the rates of "Not Good" health, reported in the 2011 Census, between the most and least advantaged socio-economic occupations. Current legislation places a duty on health organisations to have regard to reducing health inequalities in decision-making.
The analysis uses seven occupational groupings in the National Statistics Socio-economic Classification (NS-SEC) derived from questions asked in the 2011 Census.