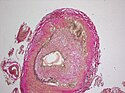
Riesenzellarteriitis


2 Frontaler Ast
3 Parietaler Ast
| Klassifikation nach ICD-10 | |
|---|---|
| M31.5 | Riesenzellarteriitis bei Polymyalgia rheumatica |
| M31.6 | Sonstige Riesenzellarteriitis |
| ICD-10 online (WHO-Version 2019) | |
Die Riesenzellarteriitis (RZA) (früher Arteriitis cranialis, Arteriitis temporalis, Morbus Horton, Horton-Magath-Brown-Syndrom) ist eine systemische Gefäßentzündung (Vaskulitis), die vor allem bei älteren Menschen die Schläfenarterien (Arteriae temporales superficiales) befällt. Unbehandelt besteht ein Risiko von 20 Prozent zu erblinden, da die Entzündung der Arterien zu einer ungenügenden Durchblutung der Sehnervenpapille führt. Bei entsprechender Diagnostik und einem raschen Therapiebeginn mit Cortisonpräparaten ist der Erkrankungsverlauf meist gutartig, wenn auch langwierig.
Die Riesenzellarteriitis wird zusammen mit der Takayasu-Arteriitis zur Gruppe der Großgefäßvaskulitiden gezählt.
Häufigkeit
Die RZA betrifft zu über 75 % ältere Frauen. Die Inzidenz (Neuerkrankungen pro Jahr) beträgt bei Menschen unter 60 Jahre weniger als 5:100.000. Bis zum 70. Lebensjahr steigt sie auf über 10, im 8. Lebensjahrzehnt auf 40 und danach auf 50:100.000.[1] Frauen sind im Verhältnis 2- bis 6-mal häufiger betroffen als Männer.[2]
Pathogenese
Die RZA ist eine T-Zell-abhängige Autoimmunerkrankung mit genetischer Prädisposition. Infekte können einen Krankheitsausbruch triggern, diskutiert werden insbesondere Viren (beispielsweise HBV, Influenzaviren und VZV) und Bakterien wie Borrelien und Klebsiella.[3]
Es entsteht meist eine granulomatöse Vaskulitis, die vorwiegend die großen und mittelgroßen Arterien befällt. Bei dem am häufigsten vorkommenden kranialen Befallsmuster ist die Arteria temporalis superficialis, oft simultan mit den übrigen oberflächlichen Schädelarterien (z. B. A. occipitalis) betroffen.[4] Der Befall der Arteria ophthalmica in 30 % der Fälle ist gefürchtet und kann zur Erblindung führen. Auch ein Befall der A. temporalis profunda mit entzündlicher Begleitreaktion M. temporalis kann vorkommen und verursacht möglicherweise die von Patienten oft beklagten Kauschmerzen.[5] Beim extra-kranialen Befallsmuster sind primär die Aorta und die aortalen Äste betroffen.[6] Intrakranielle Gefäße, Herzkranzgefäße und andere Organe sind selten (bei weniger als einem Prozent) befallen. Es besteht eine Beziehung zur Polymyalgia rheumatica, beide Krankheiten können aber durchaus unabhängig voneinander auftreten.
Durch die Entzündung, die auch segmental auftreten kann, kommt es zu einem Ödem innerhalb der Gefäßwand. Die ödematöse Verdickung der Gefäßwand führt zur Einengung des Gefäßlumens, was eine Minderdurchblutung der von der betroffenen Arterie versorgten Gebiete nach sich ziehen kann. Ist die Arteria centralis retinae betroffen, kann dies innerhalb einer Stunde zu irreversiblen Schäden an der Netzhaut führen.
Symptome
Mehr als 70 Prozent der Patienten berichten als Erstsymptom über einen starken, bohrend-stechenden Kopfschmerz, der häufig durch Kauen noch verstärkt wird (Claudicatio masticatoria). Typisch ist auch eine einseitige, plötzlich einsetzende hochgradige Sehminderung bis zur Erblindung, die bei etwa 30 % der Erkrankten auftritt und einen sofortigen Therapiebeginn erforderlich macht. Daneben werden beidseitig an den Schläfen verdickte, harte, vermehrt geschlängelte, pulslose und druckempfindliche Temporalarterien gefunden. In 12–15 % der Fälle treten das Herabhängen eines Augenlides (Ptosis) oder andere Augenmuskellähmungen sowie häufig Allgemeinsymptome wie Fieber, Gewichtsabnahme, Abgeschlagenheit, Müdigkeit und Muskelschmerzen auf. Bei einem Teil der Patienten mit RZA treten diese kopfbetonten Symptome jedoch nicht auf, weshalb man dazu übergangen ist, zwischen einem klassischen kranialen Befallsmuster und einem extra-kranialen Befallsmuster zu unterscheiden. Bei Patienten mit extra-kranialem Befallsmuster sind die Symptome wesentlich unspezifischer. Sie umfassen z. B. Müdigkeit, Abgeschlagenheit, Fieber, eine unspezische systemische Entzündungsreaktion ohne klaren Fokus. Bei der Diagnostik lässt sich dann in der Regel eine Aortitis, d. h. eine Entzündung der Hauptschlagader, feststellen. Während bei älteren Patienten (> 80 Jahre) das klassische kraniale Befallsmuster häufiger auftritt, findet sich bei Patienten unter 70 Jahren ein größerer Anteil mit extra-kranialem Befall.[7]
Diagnostik
| Kriterium | Sensitivität | Spezifität |
|---|---|---|
| Erkrankungsalter > 50 Jahre | 98,6 % | 63,9 % |
| Neuartige oder neu auftretende umschriebene Kopfschmerzen | 64,5 % | 81,9 % |
| Abnorme Temporalarterie (Druckschmerz, abgeschwächte Pulsation) | 57,3 % | 96,8 % |
| BSG > 50 mm in der ersten Stunde | 86,5 % | 47,7 % |
| Histologische Veränderungen bei der Biopsie der Temporalarterie | 92,9 % | 73,1 % |
Diagnostische ACR-Kriterien
Das American College of Rheumatology (ACR) hat 1990 Kriterien für die Diagnose einer RZA veröffentlicht, die als „diagnostische ACR-Kriterien“ Eingang in verschiedene Leitlinien (beispielsweise der Deutschen Gesellschaft für Neurologie von 2003) gefunden haben. Tabelle 1 zeigt diese Kriterien und deren Sensitivität und Spezifität anhand eines Vergleichs von 214 Patienten mit Arteriitis cranialis mit 593 Personen mit anderen Vaskulitiden. Wenn drei der fünf Kriterien erfüllt sind, kann die Diagnose einer RZA mit einer Sensitivität von 75 % und einer Spezifität von 92 % gestellt werden. Die ACR-Kriterien sind auf das klassische kraniale Befallsmuster der RZA ausgerichtet und haben nur eine limitierte Sensitivität für die Diagnostik einer RZA mit extra-kranialem Befallsmuster.[7]
Sonografie
Die sonografische Untersuchung der Temporalarterie und ihrer Seitenäste zeigt bei der RZA typischerweise eine echoarme konzentrische Wandverdickung (Halo) der betroffenen Abschnitte. Dieses sog. Halo-Zeichen hat die höchste Sensitivität für die Diagnose einer kranialen RZA. Weitere duplexsonographische Merkmale sind Stenosen und Verschlüsse der Temporalarterien sowie eine fehlende Komprimierbarkeit.[8][9] Gemäß Empfehlungen der Europäischen Rheumaliga (European League against Rheumatism – EULAR) ist die Duplex-Sonographie der Temporalarterien ggf. inklusive der Aa. axillares die Methode erster Wahl in der Diagnostik einer RZA mit kranialem Befallsmuster.[10]
Magnetresonanztomographie
Mittels Magnetresonanztomographie (MRT) der Schädelarterien kann die Diagnose einer kranialen RZA mit einer noch höheren Sensitivität von 93 % als mittels Sonographie mit 78 % gestellt werden, während die Spezifität bei der Sonographie mit 91 % höher ist als bei der MRT mit 81 %. Daher empfiehlt die Europäische Rheumaliga den Einsatz der MRT als Alternative zur Sonographie.[10]
Positronen-Emissions-Tomographie
Sowohl extra- als auch die kraniale Riesenzellarteriitis kann mittels Positronen-Emissions-Tomographie diagnostiziert werden und hilft bei unklaren Befunden.[11] Den größten Stellenwert hat die Untersuchungstechnik jedoch bei der extrakranialen Riesenzellarteriitis, weil hier Biopsie und Sonografie schwer umzusetzen sind. Metaanalysen von Fall-Kontroll-Studien berechneten Sensitivitäten von 80 bis 90 % und Spezifitäten von 89 bis 98 % für die Diagnostik aller Großgefäßvaskulitiden, wozu auch die Riesenzellarteriitis gehört.[12]
Temporalarterienbiopsie
Immer noch häufig wird die Diagnose einer kranialen RZA durch einen kleinen operativen Eingriff mit Biopsie der Temporalarterie gesichert. Die Biopsie der Arteria temporalis galt lange als der Goldstandard zum Nachweis einer RZA. Gemäß den neueren EULAR-Empfehlungen ist die nicht-invasive Bildgebung der Biopsie zunächst vorzuziehen. Bei eindeutigem klinischen Bild und positivem Befund in der Bildgebung, ist keine Biopsie mehr zur Diagnosestellung erforderlich. Ist die Bildgebung nicht eindeutig, kann die Biopsie bei der weiteren Abklärung helfen.[10] Der Eingriff kann in Lokalanästhesie – auch ambulant – durchgeführt werden. Die Biopsie erfolgt meist einseitig. Es sollte ein ca. 2,5 cm langes Arterienstück entfernt werden.[13] Da auch nur einzelne Segmente der Gefäße befallen sein können, schließt ein negativer Befund die Erkrankung nicht sicher aus. Histologisch zeigt sich eine Panarteriitis mit granulomatöser Entzündung der Tunica media, mit überwiegend mononuklärem Infiltrat der Tunica adventitia. Die namensgebenden Riesenzellen befinden sich meist zwischen Intima und Media. Zusätzlich können Kalzifikationen in der Intima beobachtet werden.
Augenärztliche Untersuchung
Das typische Symptom ist eine einseitige, plötzliche Verschlechterung der Sehschärfe oder des Gesichtsfeldes. Ursache hierfür ist typischerweise ein Verschluss der die Netzhaut oder den Sehnerven versorgenden Gefäße: In der Ophthalmoskopie ist die Papille des Sehnervs blass und ödematös (entzündliche anteriore ischämische Optikusneuropathie). Dadurch wird ihr Rand unscharf begrenzt. Es kann jedoch auch zu kompletten oder inkompletten Verschlüssen der Arterien oder Venen der Netzhaut kommen. Die Netzhautarterien sind dann fadendünn und zeigen unregelmäßige Reflexe wegen der Wandverdickung im Rahmen der Entzündung.
Labor
Bei den Laboruntersuchungen sind Entzündungszeichen wie eine stark erhöhte Blutsenkungsgeschwindigkeit (BSG), wobei von einer Sturzsenkung gesprochen werden kann, erhöhtes C-reaktives Protein (CRP), Leukozytose mit Eosinophilie, Alpha-2-Globulin-Vermehrung sowie eventuell eine Eisenmangelanämie feststellbar.
Differentialdiagnose
- Takayasu-Arteriitis
- Polyarteriitis nodosa
- Moschcowitz-Syndrom
- Granulomatose mit Polyangiitis
- eosinophile Granulomatose mit Polyangiitis
Therapie
Die RZA ist ein Notfall. Bereits bei dringendem Verdacht auf die Erkrankung werden systemisch hochdosiert Glukokortikoide (Cortisonpräparate) verabreicht, nicht zuletzt da die Entzündung auf die Hirngefäße übergreifen und dann zu einem lebensbedrohlichen Schlaganfall führen kann. Die Aussagekraft einer Biopsie wird in den ersten Tagen durch die Cortisongabe nicht beeinträchtigt.[14] In der Leitlinie der Deutsche Gesellschaft für Rheumatologie von 2020 wird bei fehlender Augenbeteiligung eine Dosis von 40–60 mg Prednisolon, bei frischer einseitiger Erblindung oder vorübergehender Erblindung (Amaurosis fugax) von 500–1000 mg Methylprednisolon intravenös pro Tag empfohlen. Anschließend ist eine Erhaltungstherapie mit herabgesetzter und ausschleichender Dosis über Jahre notwendig, etwa die Hälfte der Patienten kann nach zwei Jahren die Therapie beenden.[11]
Tocilizumab
Bisher gab es keine spezifische Therapie und die langandauernde Glukokortikoidbehandlung konnte zu erheblichen Komplikationen führen. Im Mai 2017 konnte Tocilizumab als erstes spezifisches Medikament zur Behandlung der Riesenzellarteriitis als Break-through-Therapie in einem fast-track-Verfahren mit verkürztem Review von der amerikanischen Zulassungsbehörde FDA zugelassen werden, zwei Monate vor offizieller Publikation der Phase-III-Studie.[15] Wenige Monate später wurde dann das Medikament auch in Europa zugelassen und ist weiter die einzige offiziell zugelassene Substanz zur Behandlung der Riesenzellarteriitis in Europa.[11] Der humanisierte monoklonale Antikörper gegen den Interleukin-6 (IL-6)-Rezeptor hemmt damit einen der zentralen Entzündungsmediatoren. In der randomisierten Placebo-kontrollierten Doppelblind-Studie wurden 251 mindestens 50 Jahre alte Patienten (75 % Frauen, 97 % Weiße) behandelt, von denen 100 wöchentlich, 50 zweiwöchentlich Tocilizumab subkutan erhielten, während das Glukokortikoid Prednisolon über 26 Wochen reduziert wurde. In der ersten Placebo-Gruppe mit 50 Patienten wurde Prednisolon auch über 26 Wochen reduziert, in der zweiten Placebo-Gruppe (51 Patienten) über 52 Wochen. Nach 52 Wochen waren 56 % bzw. 53 % in den Tocilizumab-Gruppen bzw. 14 % und 18 % in den Placebogruppen in anhaltender Remission. Die kumulative Prednisolon-Menge betrug im Mittel 1862 mg in den beiden Therapiegruppen und 3296 mg bzw. 3818 mg in den Placebogruppen.
Erhebliche Nebenwirkungen wurden in 15 % und 14 % der Therapiegruppen und 22 % bzw. 25 % in den Placebogruppen beobachtet. Zu einer Optikus-Neuropathie kam es einmal in der zweiten Therapiegruppe.[16] Trotzdem bedarf es weiterer Studien und Verlaufsbeobachtungen, da möglicherweise Tocilizumab nur die Manifestation der Riesenzellarteriitis in Form der IL-6-getriggerten systemischen Entzündung blockiert, nicht aber die eigentliche Arteriitis. Auch könnte IL-6 neben der proinflammatorischen Wirkung die Angiogenese fördern und das Erblindungs-Risiko reduzieren. Auch das Risiko opportunistischer Infektionen ist nicht geklärt.[17]
Aktuell wird Tocilizumab mit einer wöchentlichen Dosis von 162 mg subkutan bei schwereren Verläufen oder Komplikationen durch die Glukokortikoid-Therapie empfohlen.[11] Die notwendige Dauer der Therapie ist noch unbekannt und wird individuell entschieden.
Methotrexat
Alternativ kann das bei entzündlich-rheumatischen Erkrankungen wirksame Zytostatikum Methotrexat (MTX) als Basistherapie (DMARD) eingesetzt werden. Dabei ist die eingesetzte Menge an Methotrexat sehr viel niedriger als in der Krebstherapie.[18][19]
Für andere Immunsuppressiva bei Riesenzellarteriitis besteht nur geringe Evidenz.[11]
Prognose
Die RZA spricht auf die Glucocorticoid-Therapie anfangs meist gut an. Bereits eingetretene Erblindungen sind allerdings häufig auch bei angemessener Therapie irreversibel.
In Langzeitstudien wurden bei der Mehrzahl der Betroffenen ein oder mehrere Rezidive der Erkrankung beobachtet.[20][21] Bei Patienten mit Rezidiven tritt infolge höherer Glucocorticoid-Dosen gehäuft Osteoporose auf.[21]
Literatur
- Matthias Sachsenweger: Augenheilkunde (= Duale Reihe). 2., vollständig überarbeitete und erweiterte Auflage. Georg Thieme, Stuttgart u. a. 2003, ISBN 3-13-128312-2, S. 316–317.
- Ultraschalldiagnostik bei Arteriitis cranialis: Möglichkeiten und Grenzen. In: Dt. Ärzteblatt, 9. Dezember 2005.
- Markus Kraemer, Jana Becker, Thorsten Alexander Bley, Andreas Steinbrecher, Jens Minnerup, Bernhard Hellmich: Diagnostik und Therapie der Riesenzellarteriitis. In: Der Nervenarzt. Band 93, Nr. 8, 2022, S. 819–827, doi:10.1007/s00115-021-01216-8, PMID 34734295, PMC 9363349 (freier Volltext).
Einzelnachweise
- ↑ Gerd Herold: Innere Medizin. Köln 2007, S. 611.
- ↑ Klaus Poeck, Werner Hacke: Neurologie. 12., aktualisierte und erweiterte Auflage. Springer, Heidelberg 2006, ISBN 3-540-29997-1, S. 412–413.
- ↑ Don Gilden et al.: Prevalence and distribution of VZV in temporal arteries of patients with giant cell arteritis. In: Neurology. 12. Mai 2015, abgerufen am 20. April 2016 (englisch).
- ↑ Thorsten Klink, Julia Geiger, Marcus Both, Thomas Ness, Sonja Heinzelmann: Giant Cell Arteritis: Diagnostic Accuracy of MR Imaging of Superficial Cranial Arteries in Initial Diagnosis—Results from a Multicenter Trial. In: Radiology. Band 273, Nr. 3, 6. August 2014, ISSN 0033-8419, S. 844–852, doi:10.1148/radiol.14140056 (rsna.org [abgerufen am 31. Mai 2019]).
- ↑ Simon Veldhoen, Thorsten Klink, Julia Geiger, Peter Vaith, Cornelia Glaser: MRI displays involvement of the temporalis muscle and the deep temporal artery in patients with giant cell arteritis. In: European Radiology. Band 24, Nr. 11, 1. November 2014, ISSN 1432-1084, S. 2971–2979, doi:10.1007/s00330-014-3255-1.
- ↑ Hubert de Boysson, Eric Liozon, Olivier Espitia, Aurélie Daumas, Mathieu Vautier: Different patterns and specific outcomes of large-vessel involvements in giant cell arteritis. In: Journal of Autoimmunity. 24. Mai 2019, ISSN 0896-8411, doi:10.1016/j.jaut.2019.05.011 (sciencedirect.com [abgerufen am 31. Mai 2019]).
- ↑ a b Hubert de Boysson, Aurélie Daumas, Mathieu Vautier, Jean-Jacques Parienti, Eric Liozon: Large-vessel involvement and aortic dilation in giant-cell arteritis. A multicenter study of 549 patients. In: Autoimmunity Reviews. Band 17, Nr. 4, April 2018, S. 391–398, doi:10.1016/j.autrev.2017.11.029 (elsevier.com [abgerufen am 26. Mai 2019]).
- ↑ Wolfgang Andreas Schmidt: Duplex-Sonographie in der Diagnostik der Arteriitis temporalis und anderer Vaskulitiden. Habilitationsschrift. Humboldt-Universität, Medizinische Fakultät Charité, Berlin 2002.
- ↑ Thomas Daikeler, Christof Rottenburger, Daniel Staub, Markus Aschwanden, Gregor Sommer: The clinical benefit of imaging in the diagnosis and treatment of giant cell arteritis. In: Swiss Medical Weekly. Band 148, Nr. 3334, 22. August 2018, doi:10.4414/smw.2018.14661 (smw.ch [abgerufen am 31. Mai 2019]).
- ↑ a b c Christian Dejaco, Sofia Ramiro, Christina Duftner, Florent L Besson, Thorsten A Bley, Daniel Blockmans, Elisabeth Brouwer, Marco A Cimmino, Eric Clark, Bhaskar Dasgupta, Andreas P Diamantopoulos, Haner Direskeneli, Annamaria Iagnocco, Thorsten Klink, Lorna Neill, Cristina Ponte, Carlo Salvarani, Riemer H J A Slart, Madeline Whitlock, Wolfgang A Schmidt: EULAR recommendations for the use of imaging in large vessel vasculitis in clinical practice. Hrsg.: Annals of Rheumatic Diseases. Band 77, 2018, S. 636–643, doi:10.1136/annrheumdis-2017-212649.
- ↑ a b c d e J. H. Schirmer, P. M. Aries, K. Balzer, P. Berlit, T. A. Bley, F. Buttgereit, M. Czihal, C. Dechant, C. Dejaco, U. Garske, J. Henes, J. U. Holle, K. Holl-Ulrich, P. Lamprecht, B. Nölle, F. Moosig, J. Rech, K. Scheuermann, M. Schmalzing, W. A. Schmidt, M. Schneider, H. Schulze-Koops, N. Venhoff, P. M. Villiger, T. Witte, M. Zänker, B. Hellmich: S2k-Leitlinie: Management der Großgefäßvaskulitiden. In: Zeitschrift für Rheumatologie. Band 79, Nr. 3, 1. November 2020, ISSN 1435-1250, S. 67–95, doi:10.1007/s00393-020-00893-1.
- ↑ Riemer H. J. A. Slart, Riemer H. J. A. Slart, Andor W. J. M. Glaudemans, Panithaya Chareonthaitawee, Giorgio Treglia, Florent L. Besson, Thorsten A. Bley, Daniel Blockmans, Ronald Boellaard, Jan Bucerius, José Manuel Carril, Wengen Chen, Maria C. Cid, Bhaskar Dagupta, Sharmila Dorbala, Olivier Gheysens, Fabien Hyafil, Shaifali Jain, Thorsten Klink, Conny J. van der Laken, Francisco Lomeña, Michela Massollo, Sergio Prieto-González, Raashid Luqmani, Anne Roivainen, Carlo Salvarani, Antti Saraste, Michael Schirmer, Hein J. Verberne, Annibale Versari, Alexandre E. Voskuyl, Martin A. Walter, Dario Camellino, Elisabeth Brouwer, Marco A. Cimmino, Aiden Abidov, Denis Agostini, Rob S. Beanlands, Roberto C. Delgado-Bolton, Andrew J. Einstein, Alessia Gimelli, Edward J. Miller, Roberto Sciagrà, Alberto Signore, Riemer H. J. A. Slart, Jan Bucerius, Fabien Hyafil, Hein J. Verberne, Denis Agostini, Alessia Gimelli, Roberto Sciagrà, Andor W. J. M. Glaudemans, Giorgio Treglia, Olivier Gheysens, Annibale Versari, Alberto Signore, Panithaya Chareonthaitawee, Wengen Chen, Sharmila Dorbala, Andor W. J. M. Glaudemans, Giorgio Treglia, Florent L. Besson, Thorsten A. Bley, Daniel Blockmans, Ronald Boellaard, José Manuel Carril, Maria C. Cid, Bhaskar Dagupta, Olivier Gheysens, Fabien Hyafil, Shaifali Jain, Thorsten Klink, Conny J. van der Laken, Francisco Lomeña, Michela Massollo, Sergio Prieto-González, Raashid Luqmani, Anna Roivainen, Carlo Salvarani, Antti Saraste, Michael Schirmer, Annibale Versari, Alexandre E. Voskuyl, Martin A. Walter, Dario Camellino, Elisabeth Brouwer, Marco A. Cimmino, Panithaya Chareonthaitawee, Sharmila Dorbala, Aiden Abidov, Rob S. Beanlands, Andrew J. Einstein, Edward J. Miller, Roberto C. Delgado-Bolton, Writing group, Reviewer group, Members of EANM Cardiovascular, Members of EANM Infection & Inflammation, SNMMI Cardiovascular Members of Committees, PET Interest Group Members of Council, Members of ASNC, EANM Committee Coordinator: FDG-PET/CT(A) imaging in large vessel vasculitis and polymyalgia rheumatica: joint procedural recommendation of the EANM, SNMMI, and the PET Interest Group (PIG), and endorsed by the ASNC. In: European Journal of Nuclear Medicine and Molecular Imaging. Band 45, Nr. 7, 1. Juli 2018, ISSN 1619-7089, S. 1250–1269, doi:10.1007/s00259-018-3973-8, PMID 29637252, PMC 5954002 (freier Volltext).
- ↑ T. Ness, T. Bley, W. Schmidt, P. Lamprecht: Diagnose und Therapie der Riesenzellarteriitis. In: Deutsches Ärzteblatt. 2013, 21, S. 381.
- ↑ Karin Jakobsson, Lennart Jacobsson, Aladdin J. Mohammad, Jan-Åke Nilsson, Kenneth Warrington, Eric L. Matteson, Carl Turesson: The effect of clinical features and glucocorticoids on biopsy findings in giant cell arteritis. In: BMC Musculoskeletal Disorders. Band 17, Nr. 1, 24. August 2016, ISSN 1471-2474, S. 363, doi:10.1186/s12891-016-1225-2, PMID 27558589, PMC 4997683 (freier Volltext).
- ↑ FDA: FDA News Release - FDA approves first drug to specifically treat giant cell arteritis, 22. Mai 2017, [1]
- ↑ John H. Stone, Katie Tuckwell, Sophie Dimonaco, Micki Klearman, Martin Aringer, Daniel Blockmans, Elisabeth Brouwer, Maria C. Cid, Bhaskar Dasgupta, Juergen Rech, Carlo Salvarani, Georg Schett, Hendrik Schulze-Koops, Robert Spiera, Sebastian H. Unizony, Neil Collinson: Trial of Tocilizumab in Giant-Cell Arteritis. New England Journal of Medicine 2017, Band 377, Ausgabe 4 vom 27. Juli 2017, Seiten 317–328, [DOI: 10.1056/NEJMoa1613849]
- ↑ David B. Hellmann: Giant-Cell Arteritis — More Ecstasy, Less Agony New England Journal of Medicine 2017, Band 377, Ausgabe 4 vom 27. Juli 2017, Seiten 385–386, [DOI: 10.1056/NEJMe1706439]
- ↑ I. B. Boehm, G. A. Boehm, R. Bauer: Management of cutaneous lupus erythematosus with low-dose methotrexate: indication for modulation of inflammatory mechanisms. In: Rheumatology international. Band 18, Nummer 2, 1998, S. 59–62, PMID 9782534.
- ↑ M. Brody, I. Böhm, R. Bauer: Mechanism of action of methotrexate: experimental evidence that methotrexate blocks the binding of interleukin 1 beta to the interleukin 1 receptor on target cells. In: European journal of clinical chemistry and clinical biochemistry : journal of the Forum of European Clinical Chemistry Societies. Band 31, Nummer 10, Oktober 1993, S. 667–674, PMID 8292668.
- ↑ Cristian Labarca, Matthew J. Koster u. a.: Predictors of relapse and treatment outcomes in biopsy-proven giant cell arteritis: a retrospective cohort study. In: Rheumatology. 55, 2016, S. 347–356, DOI:10.1093/rheumatology/kev348.
- ↑ a b Marco A. Alba, Ana García-Martínez u. a.: Relapses in Patients With Giant Cell Arteritis. In: Medicine. 93, 2014, S. 194–201, DOI:10.1097/MD.0000000000000033.
Auf dieser Seite verwendete Medien
Autor/Urheber: Marvin 101, Lizenz: CC BY-SA 3.0
Histopathologie der Riesenzellvaskultis mit Nachweis zahlreicher mehrkerniger Riesenzellen in der Gefäßwand einer Hirnarterie. Elastikafärbung.
1: A. temporalis - 2: R. frontalis - 3: R. parietalis