Makuladegeneration
| Klassifikation nach ICD-10 | |
|---|---|
| H35.3 | Degeneration der Makula und des hinteren Poles |
| ICD-10 online (WHO-Version 2019) | |
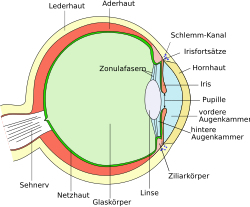
Unter dem Begriff Makuladegeneration oder Makulopathie wird eine Gruppe von Erkrankungen der Netzhaut des Auges zusammengefasst, die die Macula lutea („Gelber Fleck“) betreffen. Bestandteil dieses Areals ist der „Punkt des schärfsten Sehens“ (Fovea centralis), dessen unterschiedliche Zellen einem allmählichen Funktionsverlust erliegen, was mit dem Nachlassen der zentralen Sehschärfe (Visus) in vielen Fällen zu hochgradiger Sehbehinderung und Blindheit führen kann.
Häufigkeit
Die weitaus häufigste Form ist die senile oder altersbedingte Makuladegeneration (AMD). Durch die geänderte Altersstruktur hat der Anteil der davon betroffenen Menschen deutlich zugenommen. Die AMD ist in den Industriestaaten Hauptursache der Erblindung bei über Fünfzigjährigen.[1] Sie verursacht 32 % der Neuerblindungen, gefolgt von Glaukom und diabetischer Retinopathie mit je 16 %. Die europäische Prävalenz der altersbedingten Makuladegeneration wird auf 67 Millionen geschätzt. Jährlich kommen in Europa 400.000 Neuerkrankungen dazu.[2] In Deutschland leiden an einer Form der Makuladegeneration schätzungsweise zwei Millionen, in Österreich ca. 125.000 Menschen. Deutlich seltener sind angeborene und juvenile Formen der Makuladegeneration, z. B. die Hypotrichose mit juveniler Makuladystrophie, die Zentrale areoläre Aderhautdystrophie (CACD) oder die X-chromosomale Retinoschisis.
Um das Bewusstsein für diese Volkskrankheit zu schärfen und die Öffentlichkeit zu sensibilisieren, hat die Selbsthilfeorganisation PRO RETINA Deutschland e. V. den bundesweiten AMD-Aktionstag ins Leben gerufen. Er wird jeweils am dritten Samstag im November begangen. Rund um den Aktionstag findet die bundesweite AMD-Aktionswoche von PRO RETINA mit Veranstaltungen zu der Krankheit statt.[3]
Pathologie
Ausgangspunkt der Krankheit ist nicht das Nervengewebe der Netzhaut, sondern seine Unterstützungsstrukturen, das retinale Pigmentepithel (RPE), die Bruch’sche-Membran und die Aderhaut. Bei der altersbedingten Makuladegeneration erfolgt mit zunehmendem Alter eine nahezu lineare Akkumulation des Lipofuszins in den RPE-Zellen. Eine zu starke Ansammlung des Lipofuszins im RPE führt zu einer Beeinträchtigung von Funktion und Lebensfähigkeit der Zellen des RPE und schließlich zu deren Absterben. Der fortschreitende Verlust immer größerer Areale des RPE („geographische Atrophie“) bewirkt das Absterben der darüber befindlichen Photorezeptoren.[4] Dadurch wird die Sehfähigkeit im zentralen Gesichtsfeld beeinträchtigt.[5][6] Studien aus dem Jahr 2019 zufolge liegt der Beginn der Erkrankung aber nicht direkt im RPE, sondern resultiert aus einer Alterung und einem zunehmenden Ausfall der Aderhaut, die sekundär über eine Unterversorgung mit Sauerstoff und Nährstoffen zu einem Absterben des RPE führt.[7] Dem Rauchen wird der größte Effekt auf das Risiko für spätere AMD zugeordnet, neben der genetischen Veranlagung und hohem Blutdruck ist ein erhöhter Homocysteinwert im Blut (Hyperhomocysteinämie) ein weiterer Risikofaktor.[8][9][10] Defekte in den Genen CFH, C3 und ARMS2 wurden in mehreren Studien als Risikofaktoren für das Auftreten von AMD bestätigt, nicht jedoch für den weiteren Verlauf der Krankheit.[11][12] Der Grund für das Einwachsen von Gefäßen durch die Bruch’sche Membran in das retinale Pigmentepithel liegt an einer Verschiebung des invers gekoppelten Verhältnisses von VEGF/PEDF.
Formen
Überblick
Eine Makuladegeneration als Folge hoher Kurzsichtigkeit wird als myopische Makuladegeneration bezeichnet.
Daneben gibt es genetisch bedingte, sogenannte Makuladystrophien wie Morbus Best, Spielmeyer-Vogt-Krankheit, Irvine-Gass-Syndrom (zystoides Makulaödem nach einer Kataraktextraktion), 3-Methylglutaconazidurie und Morbus Stargardt,[13] auch eine sogenannte „inverse“ Retinopathia pigmentosa mit Befall zunächst der Makula ist bekannt.
Makuladegenerationen können auch toxisch, als Folge z. B. von Chloroquineinnahme zur Prophylaxe der Malaria oder als Rheumatherapie sowie als Folge von Entzündungen (sogenanntes Presumed Ocular Histoplasmosis Syndrom, POHS) auftreten.
Die große Mehrheit der Erkrankten ist aber von der altersbedingten (oder senilen) Makuladegeneration, englisch Age-related Macular Degeneration (AMD, auch ARMD), betroffen. Die Bezeichnung „altersbedingt“ weist auf das Lebensalter als größten Risikofaktor neben Rauchen und genetischer Belastung hin. Es gibt gleichwohl, wenn auch wesentlich seltener, angeborene und juvenile Formen der Makuladegeneration.
Der Verlauf der AMD wird in drei Stadien unterteilt: Frühstadium, intermediäre AMD und fortgeschrittene AMD.[14] Bei Personen mit mittelgroßen Drusen (≥63–<125 μm), aber ohne Pigmentstörungen, sollte davon ausgegangen werden, dass sie an AMD im Frühstadium leiden. Bei Personen mit großen Drusen oder mit Pigmentstörungen, die mit mindestens mittelgroßen Drusen einhergehen, sollte davon ausgegangen werden, dass sie an einer intermediären AMD leiden. Bei Personen mit Läsionen im Zusammenhang mit neovaskulärer AMD oder geografischer Atrophie sollte davon ausgegangen werden, dass sie an einer fortgeschrittenen AMD leiden.
Die AMD wird auch nach dem Hamburger Ordinarius für Augenheilkunde Hans Sautter in zwei Formen eingeteilt: die trockene und die feuchte Makuladegeneration.
Trockene Makuladegeneration
Die trockene (atrophe) Form macht ca. 80 % der Fälle aus, aber nur 5 bis 10 % der Erblindungen, die von AMD verursacht werden. Sie beginnt durch Ablagerungen von sogenannten Drusen, Stoffwechselendprodukten (Lipofuszinen) sowie einer gestörten Durchblutung der Aderhaut.[15][16] Sie kann in fortgeschrittenem Stadium in einen flächigen Zelltod (geografische Atrophie) des retinalen Pigmentepithels übergehen. Ihr Voranschreiten ist meist langsam und schleichend. Durch die häufige Lage unter der Stelle des schärfsten Sehens kann es aber manchmal auch zu raschem Sehverlust kommen.[4]
Feuchte Makuladegeneration
Bei der feuchten (exsudativen) Makuladegeneration bilden sich unter der Netzhaut flächige Gefäßmembranen aus Choroidalen Neovaskularisationen (CNV), die zu Flüssigkeitsansammlungen oder Blutungen neigen. Diese Form der Makuladegeneration führte früher schnell zur Leseblindheit. Inzwischen steht mit VEGF-Hemmstoffen jedoch eine effiziente Behandlungsmöglichkeit zur Verfügung.[17]
Im Endstadium kommt es zu einer ausgedehnten narbigen Umwandlung der Macula lutea, die zur Entstehung einer prominenten, oft unterbluteten Läsion – der sogenannten „Junius-Kuhnt-Narbe“ – führt.[18]
In äußerst seltenen Fällen können sich auch bei einer Retinopathia centralis serosa (RCS) Gefäßmembrane bilden, die dann ebenfalls wie eine feuchte Makuladegeneration behandelt werden müssen.
Funktionelle Auswirkungen
Die Schädigung der Makula kann zur
- Abnahme der Sehschärfe und damit der Lesefähigkeit,
- Abnahme des Kontrastempfindens,
- Abnahme des Farbensehens,
- Abnahme der Anpassungsfähigkeit an veränderte Lichtverhältnisse (Adaption),
- Erhöhung der Blendungsempfindlichkeit und zu
- zentralen Gesichtsfeldausfällen
führen.
Fixiert der Betroffene einen Gegenstand, so ist es nicht mehr möglich, ihn deutlich zu erkennen. So kann der Betroffene eine Uhr sehen, aber die Uhrzeit nicht erkennen oder einen Gesprächspartner sehen, nicht aber dessen Gesichtszüge. Erkrankungsalter und Ausprägung der Symptome variieren und hängen von der Erkrankungsform ab.
Da die Erkrankung in der Regel auf die Makula beschränkt ist, bleibt das äußere Gesichtsfeld und somit die Orientierungsmöglichkeit der Betroffenen erhalten. Auch bei Dunkelheit sehen die Betroffenen in der Regel relativ gut, da die Stäbchen außerhalb der zentralen Netzhaut funktionstüchtig bleiben.
Von den Makuladegenerationen abzugrenzen sind Degenerationen der peripheren Netzhautanteile (zum Beispiel Retinitis Pigmentosa, RP).
Diagnostik

Zur frühzeitigen, überschlägigen Diagnostik eignet sich der Amsler-Gitter-Test, der auch von den Patienten selbst durchgeführt werden kann. Dabei wird das jeweils andere Auge mit der flachen Hand bei einer Distanz von etwa 40–50 cm vollständig abgedeckt. Sollte man scheinbare Löcher, dunkle Stellen oder Verkrümmungen der Rasterlinien bemerken, ist ein sofortiger Besuch beim Augenarzt anzuraten.[19] Darüber hinaus ist eine detaillierte Untersuchung des zentralen Gesichtsfeldes mittels Perimetrie angezeigt.
Für die differenziertere Diagnostik eignen sich Verfahren der Scanning-Laser-Ophthalmoskopie (bspw. Heidelberg Retina Tomograph), der optischen Kohärenztomografie, die Fluoreszenzangiografie oder hochauflösende Mikroskopieuntersuchungen.[20][21][22]
Therapien und Vorbeugung
Grundsätzliches
Bei der Therapie muss zwischen der feuchten und der trockenen Form der Makuladegeneration unterschieden werden. Bei der trockenen AMD sind vorbeugende Maßnahmen sinnvoll. Nikotin und Alkohol sollen vermieden werden, sie sind Gift für das Auge; langandauernder Stress ebenso. Die Phototoxizität von kaltweißen LED-Leuchtmitteln, und die Förderung der Makuladegeneration, konnte bei Versuchen an Ratten nachgewiesen werden.[23][24][25] UV-Licht sollte abgeschirmt werden und eine Ernährung mit augenschützenden Inhaltsstoffen ist zu bevorzugen. Die feuchte Form kann zu einem sehr schnellen Verlust der Sehkraft führen. Deshalb versuchen Augenärzte, die Gefäße, die zur Makula sprießen, mit intravitrealer operativer Medikamentengabe (IVOM) zurückzudrängen bzw. mit einer Lasertherapie oder einer photodynamischen Therapie zu veröden. Dadurch soll das Fortschreiten der Krankheit verhindert werden. Die verlorene Sehkraft kann lediglich bei rechtzeitiger Therapie mit Anti-VEGF-IVOM und auch nur bei einem Teil der betroffenen Augen teilweise oder vollständig wiederhergestellt werden.
Therapie der trockenen Makuladegeneration
Bei der trockenen Makuladegeneration gibt es keine kausale Heilungsmöglichkeit. Hier ist es wichtig, den Anteil an Makulapigment zu erhöhen und zu verhindern, dass oxidative Veränderungen weiter fortschreiten. In der Regel erhalten Patienten hoch dosierte Präparate (10 mg) mit Lutein, um den Verlauf der trockenen Makuladegeneration zu stoppen oder zu verlangsamen. Dies konnte in einer Studie des North Chicago VA Medical Centers (LAST-Studie) bestätigt werden.[26] Lutein kann vom Körper nicht selbst produziert und muss daher aufgenommen werden. In einem umfänglichen Beitrag beschreibt die taz,[27] dass „alte“ Getreidesorten wie Einkorn oder Gelbweizen, obwohl sie normale Mengen an Gluten enthalten, wohl etwas gesünder seien, weil sie deutlich mehr Lutein mitbringen, was somit gegen AMD schützt.
Der zweite Ansatz ist eine Senkung des Homocysteinspiegels durch die Vitamine B6, B12 und Folsäure. Um einen positiven Effekt zu erzielen, sind relativ hohe Dosierungen notwendig. In der WAFAC-Studie[28][29] wurde von den Teilnehmerinnen – Frauen in einem Alter von über 40 Jahren mit mindestens 3 Risikofaktoren für Herz-Kreislauferkrankungen – in einem durchschnittlichen Behandlungszeitraum von gut 7 Jahren täglich 50 mg B6, 1.000 µg B12 und 2.500 µg Folsäure eingenommen. Es gab Hinweise, dass das Erkrankungsrisiko mit dieser Vitamin-B-Kombination gegenüber der Kontrollgruppe gesenkt werden könnte, wobei sich der positive Trend nach 2 Jahren zu zeigen begann und bis zum Studienende anhielt. Allerdings wurden die Augen der Betroffenen nicht systematisch untersucht; die Auswertung beruft sich allein auf die klinisch diagnostizierten Erkrankungen. Zudem halten es die Autoren der Studie für notwendig, dass die Ergebnisse in anderen Bevölkerungsgruppen von Männern und Frauen bestätigt werden sollten, da es bis zum Veröffentlichungszeitraum keine anerkannte Methode gab, abgesehen vom Vermeiden des Zigarettenrauchens, eine AMD in frühem Stadium zu behandeln.
Bei Affen wurde 2012 entdeckt, dass ein neues Medikament Lipofuszin aus den retinalen Pigmentepithelzellen entfernen kann.[30] Dies eröffnete eine neue Therapieoption für die Behandlung der altersbedingten Makuladegeneration sowie des Morbus Stargardt, einer juvenilen Form der Krankheit. Dem Medikament wurde nun der Orphan Drug Status für die Behandlung von Morbus Stargardt von der Europäischen Arzneimittel-Agentur gewährt.[31]
Beim Auftreten von verzerrtem Sehen sollte in jedem Fall der Augenarzt aufgesucht werden, da zügig behandelt werden sollte. In etwa 20 Prozent der Fälle handelt es sich um die erfolgreich behandelbare Form, in der kleine Blutgefäße in die Retina einwachsen. Nach einer genauen Diagnosestellung mittels der Fluoreszenzangiografie, die als Goldstandard für die Diagnosestellung der feuchten Makulaerkrankung gilt und für gesetzlich Versicherte in Deutschland eine Versicherungsleistung darstellt, kann eine Behandlung begonnen werden. Die optische Kohärenztomografie hat noch experimentellen Status und hat die Hürden der Qualitäts-/Nützlichkeitsprüfung durch den gemeinsamen Bundesausschuss noch zu nehmen, ist daher auch keine Kassenleistung, siehe HTA-Report (Health-Technology-Report des DIMDI, Deutsches Institut für medizinische Dokumentation und Information).[32] Bei der photodynamischen Therapie (PDT) wird ein fotosensibilisierender Stoff (Verteporfin) in die Armvene gespritzt und die Stelle der neugewachsenen Gefäßmembran mit einem „kalten“ Laser belichtet. Dadurch kann häufig ein Verschluss der Membran erzielt werden – die neuen Gefäße veröden –, was weiteren Sehverfall aufhält.
Neuere Forschungsansätze
Mittlerweile gibt es auf Basis von embryonalen Stammzellen neue Therapiemöglichkeiten. Seit April 2011 laufen die beiden einzigen von der US-amerikanischen Food and Drug Administration (FDA) genehmigten Patientenversuche.[33] Hier werden ältere Patienten mit trockener Makuladegeneration und jüngere Patienten mit Morbus Stargardt mit Zellen des retinalen Pigmentepithels (RPE) behandelt, d. h., ihnen werden 50–200.000 RPE-Zellen in die Netzhaut eines Auges injiziert. Diese Zellen werden aus embryonalen Stammzellen gewonnen, ohne dass ein Embryo zerstört wird (patentierte Blastomeretechnik, ähnlich der PID-Diagnostik). Mittlerweile sind über 40 Patienten in vier Augenkliniken der USA und zwei in Großbritannien behandelt worden. Im Oktober 2014 erschien in The Lancet ein Peer-Review-Artikel.[34] Ihm zufolge habe die Mehrzahl der Patienten signifikante Sehverbesserungen aufgewiesen. Das hat die FDA dazu bewogen, auch für jüngere Patienten eine Versuchsreihe zu genehmigen. Grundsätzlich beginnen solche Versuche mit älteren Patienten, die schon eine fortgeschrittene Erkrankung ihrer Sehleistung haben. Vorrangig geht es um die sichere Verwendung der Therapie.
Im Sommer 2017 wurden erste Ergebnisse einer an 18 Augenkliniken in den USA und Deutschland durchgeführten Studie publiziert, bei der Patienten mit trockener AMD mit dem Komplementhemmstoff (siehe Komplementsystem) Lampalizumab behandelt wurden. Wie bei der anti-VEGF-Therapie der feuchten AMD (siehe folgender Abschnitt) wird dieser intravitreal, in den Glaskörper des Auges, injiziert. Bei den 42 monatlich therapierten Patienten war die Zunahme der befallenen Fläche in der zentralen Netzhaut im Beobachtungszeitraum von 18 Monaten gegenüber den nur zum Schein behandelten 40 Patienten in der Kontrollgruppe um 20 % verlangsamt. Besonders ausgeprägt war die Verringerung des Fortschreitens der Fläche mit Zelluntergang (Atrophie) bei der Untergruppe, die Träger des Risiko-Allels Komplementfaktor I (CFI) sind: hier war die Flächenvergrößerung um 44 % gegenüber der Kontrollgruppe reduziert.[35] 2023 wurde die Entdeckung veröffentlicht, dass das Alterspigment Lipofuszin mit Hilfe von Melanin allein oder von Melanin in Kombination mit Medikamenten durch einen neu entdeckten Mechanismus (Chemiexcitation) abgebaut werden kann.[36] Das Pigment Lipofuszin spielt eine zentrale Rolle bei der Entstehung der trockenen AMD (Dry AMD) und der geographischer Atrophie. Dieser Abbau kann durch Medikamente unterstützt werden. Diese Entdeckung kann in die Entwicklung einer Therapie zur Behandlung der trockenen AMD umsetzt werden.
Therapie der feuchten Makuladegeneration
Der aktuelle Therapiestandard zur Behandlung der feuchten Form umfasst die Injektion von Hemmern des Gefäßwachstums, sogenannte Anti-VEGFs (Anti-Vascular Endothelial Growth Factor, deutsch Wachstumsfaktorhemmer) in den Glaskörper (intravitreale operative Medikamentengabe, IVOM). Die zurzeit am häufigsten angewandten Anti-VEGFs sind das Produkt Lucentis (Wirkstoffname Ranibizumab) von Novartis (Zulassung in der EU am 24. Januar 2007), das Produkt Eylea (Wirkstoffname Aflibercept) von Bayer (Zulassung in der EU am 27. Dezember 2011) sowie als kostengünstigere Off-Label-Behandlung der aus dem Produkt Avastin ausgeeinzelte Wirkstoff Bevacizumab.[37][38] Bevacizumab ist im Produkt Avastin zu der Behandlung von Colon-, Mamma-, Nierenzellkarzinomen und anderen Tumoren zugelassen. Die Zulassung zur Behandlung der AMD wurde für Eylea, Lucentis und Macugen (Wirkstoffname Pegaptanib) erteilt. Versicherte der gesetzlichen Krankenversicherung haben bei entsprechender Diagnose und Befunden ein Recht auf die entsprechende zugelassene Therapie. Bei zahlreichen Patienten führt es zu einer Sehverbesserung (von 8 Buchstaben auf der Sehtafel). Bei ersten direkten Vergleichsstudien war eine Überlegenheit des rund 40-fach teureren Ranibizumab gegenüber Bevacizumab nicht nachweisbar.[39][40] Neuere statistische Erhebungen mit ausreichender Power zeigen jedoch ein Sicherheitsrisiko. Heute besteht kein Zweifel daran, dass Patienten, denen Bevacizumab intravitreal injiziert wurde, an den Folgen der Behandlung starben.[41] Das Sterberisiko ist besonders hoch, wenn bei den Patienten vor der intravitrealen Bevacizumab-Behandlung ein kardiovaskuläres[42] oder zerebrovaskuläres[43] Ereignis aufgetreten ist. In den Jahren zwischen 2006 und 2014 wurden Gruppen mit höherem und niedrigerem Risiko für thrombotische Angiopathie vor intravitrealen Injektionen von Bevacizumab nicht definiert, sondern dieses wurde erst viel später empfohlen.[44] In den Statistiken sind Patienten, bei denen möglicherweise Herzinfarkte oder Schlaganfälle durch die intravitrealen Injektionen von Bevacizumab ausgelöst und überlebt wurden, nicht erfasst.
Eine abschließende vergleichende Bewertung von Aflibercept (Eylea) und Ranibizumab (Lucentis) ist nicht möglich. In der Nutzenbewertung nach dem Arzneimittelneuordnungsgesetz konnte wegen fehlender Vergleichsstudien kein Zusatznutzen für Aflibercept festgestellt werden.[45] Das Aptamer Pegaptanib ist seit Februar 2006 in Deutschland für die Behandlung der altersbedingten Makuladegeneration zugelassen. Es wurde mit dem Ziel entwickelt, hochspezifisch und mit hoher Affinität, die VEGF zu blockieren. Dies gelingt auch, doch nach den vorgestellten Ergebnissen verschiedener Studien wird dadurch der Sehverlust zwar abgebremst, aber nicht aufgehalten. Neuere Forschungsergebnisse seit 2024 zeigten auch, dass das Glaskörpervolumen (Corpus vitreum) zwischen Individuen erheblich variiert und unter anderem von der Achsenlänge und dem Refraktionsstatus abhängt. Kurzsichtige Augen (Myopie) mit verlängerter Achsenlänge weisen dabei deutlich größere Glaskörpervolumina auf als weitsichtige Augen mit kürzerer Achsenlänge. Vor diesem Hintergrund wird aktuell untersucht, ob bei intravitrealen Therapien – einschließlich der Behandlung der altersbedingten Makuladegeneration, individualisierte Dosierungs- oder Behandlungsansätze Vorteile gegenüber einem einheitlichen „one-size-fits-all“-Prinzip bieten könnten, etwa zur Vermeidung von Verdünnungseffekten oder relativen Überdosierungen, Druckanstiegen und ob dies Auswirkungen auf die Wirksamkeit und Retreatmentintervalle haben könnte. Diese Fragestellungen sind derzeit hypothetisch und werden in klinischen und multizentrischen Studien evaluiert.[46][47]
Weitere Hemmer des Gefäßwachstums sind Cortistatine. In einer Studie, die in der Fachzeitschrift Ophthalmology erschien, wurde die Hypothese unterstützt, dass Menschen, die regelmäßig (mindestens einmal pro Woche) fetthaltigen Fisch verzehren, ein geringeres Risiko tragen, an der altersbedingten Makuladegeneration zu erkranken. Hierbei handele es sich um den Verzehr von Fisch mit einem hohen Anteil an Omega-3-Fettsäuren wie etwa Lachs, Makrele oder Weißer Thun. Hohe Dosen der antioxidantisch wirkenden Vitamine C und E, Beta-Carotin und Zink könnten den krankhaften Verlauf bei Makuladegeneration wirksam verlangsamen.[48]
Sehhilfen bei Makuladegeneration
Zur Verbesserung der Lesefähigkeit in Ferne und Nähe dienen vergrößernde Sehhilfen. Das Hilfsmittelspektrum reicht von der einfachen Handlupe über Lupen- und Fernrohrbrillen bis hin zu elektronisch vergrößernden Sehhilfen wie Bildschirmlesegeräten. Spezialfiltergläser, die sogenannten Kantenfilter oder Blaublocker, können das Sehen ebenfalls verbessern. Bei Bildschirmtätigkeiten am PC können Text- und Bildvergrößerungs-Tools hilfreich sein. Wichtig ist die optimale Anpassung und Erprobung der Sehhilfen bei einem Spezialisten wie Sehbehindertenambulanzen, Blindenstudienanstalten, spezialisierten Augenarztpraxen oder Augenoptikern. Zunehmend qualifizieren sich auch Orthoptisten im Bereich des Low-Vision-Trainings.
Beratung und Unterstützung im Alltag
Fachkräfte für Low Vision, für Orientierung und Mobilität sowie für lebenspraktische Fertigkeiten
Low-Vision-Fachkräfte unterstützen Betroffene darin, vorhandenes Sehvermögen durch Hilfsmittel oder durch spezielle Techniken optimal zu nutzen.
Betroffene Menschen können gemeinsam mit Fachpersonen für Orientierung und Mobilität erarbeiten, wie sie sich am besten im Alltagsleben, beispielsweise in der Stadt oder im öffentlichen Verkehr fortbewegen können.
Fachpersonen für Lebenspraktische Fertigkeiten führen den Betroffenen Hilfsmittel und Strategien für alltägliche Situationen, wie beispielsweise das Kochen, vor.
Selbsthilfe
Die Gründung einer Selbsthilfegruppe eröffnet AMD-Patientinnen und -Patienten die Möglichkeit, sich von anderen Betroffenen beraten zu lassen und sich mit anderen Betroffenen auszutauschen.
Ergotherapie
In der Ergotherapie werden Betroffene darin unterstützt, möglichst lange selbstständig zu bleiben. Alltagsaktivitäten wie das Lesen oder Haushaltstätigkeiten werden gemeinsam mit den Betroffenen analysiert. Strategien und der Einsatz von Hilfsmitteln werden entwickelt. Besonders bei älteren, sturzgefährdeten Menschen mit Makuladegeneration können Ergotherapeuten Unterstützung zur Sturzprävention bieten. Sie können abklären, wie die Wohnungseinrichtung zur Verhinderung von Stürzen beitragen kann und praktische Maßnahmen empfehlen.[49]
Siehe auch
Literatur
- Ronald D. Gerste: AMD-Ratgeber. Altersabhängige Makuladegeneration: was sie bedeutet, wie man ihr vorbeugt, wie man sie behandelt. Verlag ad manum medici. Germering 2011, ISBN 978-3-928027-34-2.
- J. Donald, M. Gass: Stereoscopic atlas of macular diseases. 1997, ISBN 0-8151-3416-9.
- L. Wendt: Das Krankheitssymptom der Arteriosklerose. In: Ärztezeitschrift für Naturheilverfahren. 27, 1986, S. 137–164.
- L. Wendt, Th. Wendt: Überfüllung des Eiweißspeichers kann Folgekrankheiten bewirken. In: natura-med. 10, 1990, S. 455–460.
- Andreas Schaufler: Low Vision. DOZ Verlag, Heidelberg 2012, ISBN 978-3-942873-06-2.
- Erika Wegscheider: Die Altersbedingte Makuladegeneration und deren Therapie: Ein Fallbeispiel aus der Augenheilkunde. In: Chinesische Medizin. 2012;2, S. 88–96.
- Gerd Antes u. a.: Therapie der altersabhängigen Makuladegeneration. Evidenzbericht. Bremen/Freiburg 2009 (hta.uni-bremen.de PDF; 697 kB).
Studien (Auswahl)
Referenzierte Studien zur Makuladegeneration sind unter anderem:[50]
- JR Evans, JG Lawrenson: Antioxidant vitamin and mineral supplements for slowing the progression of age-related macular degeneration (Review), Cochrane Database of Systematic Reviews. Juli 2017.
- EY Chew et al.: National Eye Institute (NEI). Age-Related Eye Disease Study 2 (AREDS2): Lutein + zeaxanthin and omega-3 fatty acids for age-related macular degeneration: The Age-Related Eye Disease Study 2 (AREDS2) - Randomized clinical trial. Mai 2013.
- AY Lee, Butt T, Chew E et al.: Cost-effectiveness of age-related macular degeneration study supplements in the UK: combined trial and real-world outcomes data. 2017.
Weblinks
- Die altersabhängige Makuladegeneration (PDF; 202 kB) auf der Website der Deutschen Ophthalmologischen Gesellschaft.
- Medizinische Informationen auf der Website des AMD-Netz e. V. (einschließlich Vorlesefunktion).
- Makuladegenerationen und Makuladystrophien auf der Website des Pro Retina Deutschland e. V.
- Makuladegeneration auf der Website des Bundesverband Auge e. V.
- Makuladegeneration und Makulaerkrankungen auf der Website des Berufsverbands der Augenärzte Deutschlands.
- Leitlinie 21 von BVA und DOG: Altersabhängige Makuladegeneration AMD, (PDF - letzter Aufruf am 28. Oktober 2022)
Einzelnachweise
- ↑ R. D. Jager u. a.: Age-related macular degeneration. In: N. Engl. J. Med. 358(24), (2008), S. 2606–2617. PMID 18550876 Abstract
- ↑ Jeany Q Li, Thomas Welchowski, Matthias Schmid, Matthias Marten Mauschitz, Frank G Holz: Prevalence and incidence of age-related macular degeneration in Europe: a systematic review and meta-analysis. In: British Journal of Ophthalmology. Band 104, Nr. 8, August 2020, ISSN 0007-1161, S. 1077–1084, doi:10.1136/bjophthalmol-2019-314422 (bmj.com [abgerufen am 6. Januar 2021]).
- ↑ Aktionstag zur Altersabhängigen Makula-Degeneration (AMD), auf kobinet-nachrichten.org, abgerufen am 21. November 2023
- ↑ a b Moritz Lindner, Monika Fleckenstein, Steffen Schmitz-Valckenberg, Frank G. Holz: Atrophy, Geographic. In: Encyclopedia of Ophthalmology. Springer Berlin Heidelberg, Berlin, Heidelberg 2018, ISBN 978-3-540-68292-9, S. 207–209, doi:10.1007/978-3-540-69000-9_1125 (springer.com [abgerufen am 2. April 2021]).
- ↑ Moritz Lindner, Maximilian Pfau, Joanna Czauderna, Lukas Goerdt, Steffen Schmitz-Valckenberg: Determinants of Reading Performance in Eyes with Foveal-Sparing Geographic Atrophy. In: Ophthalmology Retina. Band 3, Nr. 3, März 2019, S. 201–210, doi:10.1016/j.oret.2018.11.005 (elsevier.com [abgerufen am 2. April 2021]).
- ↑ Maximilian Pfau, Leon von der Emde, Chantal Dysli, Philipp T. Möller, Sarah Thiele: Determinants of Cone and Rod Functions in Geographic Atrophy: AI-Based Structure-Function Correlation. In: American Journal of Ophthalmology. Band 217, September 2020, S. 162–173, doi:10.1016/j.ajo.2020.04.003 (elsevier.com [abgerufen am 2. April 2021]).
- ↑ Elliott H. Sohn, Miles J. Flamme-Wiese, S. Scott Whitmore, Grefachew Workalemahu, Alexander G. Marneros: Choriocapillaris Degeneration in Geographic Atrophy. In: The American Journal of Pathology. Band 189, Nr. 7, Juli 2019, S. 1473–1480, doi:10.1016/j.ajpath.2019.04.005, PMID 31051169, PMC 6616998 (freier Volltext) – (elsevier.com [abgerufen am 22. März 2020]).
- ↑ E. Rochtchina, J. J. Wang, V. M. Flood, P. Mitchell: Elevated serum homocysteine, low serum vitamin B12, folate, and age-related macular degeneration: the Blue Mountains Eye Study. In: Am J Ophthalmol. 2007 Feb;143(2), S. 344–346.
- ↑ J. M. Seddon, G. Gensler, M. L. Klein, R. C. Milton: Evaluation of plasma homocysteine and risk of age-related macular degeneration. In: Am J Ophthalmol. 2006 Jan;141(1), S. 201–203.
- ↑ M. Nowak, E. Swietochowska, T. Wielkoszynski u. a.: Homocysteine, vitamin B12, and folic acid in age-related macular degeneration. In: Eur J Ophthalmol. 2005;15, S. 764–767.
- ↑ J. Thornton, R. Edwards, P. Mitchell, R. A. Harrison, I. Buchan, S. P. Kelly: Smoking and age-related macular degeneration: a review of association. In: Eye. Band 19, Nr. 9, September 2005, S. 935–944, doi:10.1038/sj.eye.6701978, PMID 16151432.
- ↑ H. P. N. Scholl, M. Fleckenstein, L. G. Fritsche, S. Schmitz-Valckenberg, A. Göbel u. a.: CFH, C3 and ARMS2 Are Significant Risk Loci for Susceptibility but Not for Disease Progression of Geographic Atrophy Due to AMD. In: PLoS ONE. 4(10), (2009), S. e7418. doi:10.1371/journal.pone.0007418
- ↑ Bernfried Leiber (Begründer): Die klinischen Syndrome. Syndrome, Sequenzen und Symptomenkomplexe. Hrsg.: G. Burg, J. Kunze, D. Pongratz, P. G. Scheurlen, A. Schinzel, J. Spranger. 7., völlig neu bearb. Auflage. Band 2: Symptome. Urban & Schwarzenberg, München u. a. 1990, ISBN 3-541-01727-9.
- ↑ Frederick L. Ferris, C.P. Wilkinson, Alan Bird, Usha Chakravarthy, Emily Chew, Karl Csaky, SriniVas R. Sadda: Clinical Classification of Age-related Macular Degeneration. In: Ophthalmology. Band 120, Nr. 4, April 2013, S. 844–851, doi:10.1016/j.ophtha.2012.10.036 (elsevier.com [abgerufen am 28. März 2024]).
- ↑ T. A. Ciulla, A. Harris, L. Kagemann u. a.: Choroidal perfusion perturbations in non-neovascular age related macular degeneration. In: Br J Ophthalmol. 2002;86, S. 209–213.
- ↑ J. E. Grunwald, S. Hariprasad, J. DuPont u. a.: Foveolar choroidal blood flow in age-related macular degeneration. In: Invest Ophthalmol Vis Sci. 1998;39, S. 385–390.
- ↑ Laurence S Lim, Paul Mitchell, Johanna M Seddon, Frank G Holz, Tien Y Wong: Age-related macular degeneration. In: The Lancet. Band 379, Nr. 9827, Mai 2012, S. 1728–1738, doi:10.1016/S0140-6736(12)60282-7 (elsevier.com [abgerufen am 2. April 2021]).
- ↑ Siegfried Hoc: Altersbezogene Makuladegeneration: Photodynamische Therapie stoppt Visusverlust. In: Deutsches Ärzteblatt. Abgerufen am 26. April 2016 (Printausgabe Jg. 97, Heft 51–52, 25. Dezember 2000).
- ↑ So führen Sie den Amsler-Gitter-Test selbst durch. Auf: Promacula.at, abgerufen am: 23. April 2019.
- ↑ Informationen des Berufsverbands der Augenärzte Deutschlands e. V. (BVA)
- ↑ T. Ach, G. Best, M. Ruppenstein, R. Amberger, C. Cremer, S. Dithmar: Hochauflösende Fluoreszenzmikroskopie des retinalen Pigmentepithels mittels strukturierter Beleuchtung. In: Ophthalmologe. 2010, doi:10.1007/s00347-010-2183-y
- ↑ G. Best, R. Amberger, D. Baddeley, T. Ach, S. Dithmar, R. Heintzmann, C. Cremer: Structured illumination microscopy of autofluorescent aggregations in human tissue. In: Micron. 42 (2010), S. 330–335. doi:10.1016/j.micron.2010.06.016
- ↑ A. Krigel et al.: Light-induced retinal damage using different light sources, protocols and rat strains reveals LED phototoxicity. In: Neuroscience. Band 339, 2016, S. 296–307, doi:10.1016/j.neuroscience.2016.10.015.
- ↑ LED-Lampen: Schädliches Licht für die Augen. In: ndr.de. 17. September 2018, abgerufen am 26. Mai 2019.
- ↑ Neue Studie zeigt: So gefährlich ist LED-Licht für die Augen. In: tz.de. 24. Mai 2019, abgerufen am 26. Mai 2019.
- ↑ S. Richer, J. Devenport, J. C. Lang: LAST II: Differential temporal responses of macular pigment optical density in patients with atrophic age-related macular degeneration to dietary supplementation with xanthophylls. In: Optometry. Mai 2007;78(5), S. 213–219, PMID 17478338
- ↑ Kathrin Burger: Was ist dran am Hype um Urweizen. In: Die Tageszeitung. 11. August 2017.
- ↑ W. G. Christen, R. J. Glynn, E. Y. Chew, C. M. Albert, J. E. Manson: Folic acid, pyridoxine, and cyanocobalamin combination treatment and age-related macular degeneration in women: the Women’s Antioxidant and Folic Acid Cardiovascular Study. In: Arch Intern Med. 2009;169, S. 335–341.
- ↑ WAFACS study, 2008. TrialResults-center, 2008, archiviert vom (nicht mehr online verfügbar) am 26. August 2014; abgerufen am 1. August 2012 (englisch).
- ↑ S. Julien, U. Schraermeyer: Lipofuscin can be eliminated from the retinal pigment epithelium of monkeys. In: Neurobiol Aging. 2012. (Epub ahead of print) PMID 22244091.
- ↑ EU/3/13/1208. Website der Europäischen Arzneimittel-Agentur, abgerufen am 29. Januar 2015.
- ↑ Wertigkeit der optischen Kohärenztomographie im Vergleich zur Floureszenzangiographie in der Diagnostik der altersbedingten Makuladegeneration (AMD). (PDF; 376 kB)
- ↑ ongoing-clinical-trials. ( vom 31. März 2015 im Internet Archive), Website von OCATA Therapeutics; abgerufen am 28. März 2015.
- ↑ Steven D. Schwartz et al.: Human embryonic stem cell-derived retinal pigment epithelium in patients with age-related macular degeneration and Stargardt’s macular dystrophy: follow-up of two open-label phase 1/2 studies. In: The Lancet. Band 385, Nr. 9967, 2015, S. 509–516, doi:10.1016/S0140-6736(14)61376-3.
- ↑ Brian L. Yaspan et al.: Targeting factor D of the alternative complement pathway reduces geographic atrophy progression secondary to age-related macular degeneration. In: Science Translational Medicine. Band 9, Nr. 395, 2017, ISSN 1946-6234, S. eaaf1443, doi:10.1126/scitranslmed.aaf1443, PMID 28637922.
- ↑ Y. Lyu, A.V. Tschulakow, K. Wang, D. E. Brash, U. Schraermeyer: Chemiexcitation and melanin in photoreceptor disc turnover and prevention of macular degeneration. Proc Natl Acad Sci U S A. 2023;120(20):e2216935120.
- ↑ U. Bahnsen: Lichtblick im Alter – Mehr als vier Millionen Deutsche sind von der Altersblindheit bedroht. In: Die Zeit. Nr. 11 vom 9. März 2006.
- ↑ C. Baumgärtel: Label gegen Off-label-Use, AMD-Update, Christoph Baumgärtel. (PDF; 11,0 MB) 29. März 2010, archiviert vom (nicht mehr online verfügbar) am 18. Dezember 2015; abgerufen am 10. Juni 2011., S. 388
- ↑ Bevacizumab vs ranibizumab for age-related macular degeneration: 1-year outcomes of a prospective, double-masked randomised clinical trial. auf: nature.com, 1. Oktober 2010, doi:10.1038/eye.2010.147
- ↑ US-Studie: Avastin und Lucentis bei AMD gleichwertig. In: Deutsches Ärzteblatt. 28. April 2011.
- ↑ J. Hanhart, D. S. Comaneshter, Y. Freier Dror, S. Vinker: Mortality in patients treated with intravitreal bevacizumab for age-related macular degeneration. BMC Ophthalmol. 2017;17(1):189.
- ↑ J. Hanhart, D. S. Comaneshter, Y. Freier Dror, S. Vinker: Mortality associated with bevacizumab intravitreal injections in age-related macular degeneration patients after acute myocardial infarct: a retrospective population-based survival analysis. Graefes Arch Clin Exp Ophthalmol. 2018;256(4):651-63.
- ↑ J. Hanhart, D. S. Comaneshter, S. Vinker: Mortality after a cerebrovascular event in age-related macular degeneration patients treated with bevacizumab ocular injections. Acta Ophthalmol. 2018;96(6):e732-e9.
- ↑ J. Hanhart, D. S. Comaneshter, Y. Freier Dror, S. Vinker: Mortality in patients treated with intravitreal bevacizumab for age-related macular degeneration. BMC Ophthalmol. 2017;17(1):189.
- ↑ Nutzenbewertungsverfahren zum Wirkstoff Aflibercept (altersabhängige Makuladegeneration). Website des Gemeinsamen Bundesausschusses, abgerufen am 29. Januar 2015.
- ↑ Borkenstein AF, Borkenstein EM, Langenbucher A. VIVEX: A formula for calculating individual vitreous volume. Ophthalmology and Therapy. 2024.
- ↑ Schulz A, Keskar M, Swindle-Reilly KE et al. Replacing the vitreous body with hydrogels: Rationale and strategies. Progress in Retinal and Eye Research. 2025. DOI:10.1016/j.preteyeres.2025.101389.
- ↑ Vgl. Fish eaters show lower risk of age-related eye disease. reuters.com, 19. Juli 2010.
- ↑ Smallfield, Stacy, Verlag Hans Huber: Ältere Menschen mit Sehbeeinträchtigungen. 1. Auflage. Bern 2019, ISBN 978-3-456-85781-7.
- ↑ Referenzierte Studien zum Thema Makuladegeneration abgerufen am: 4. April 2019.
Auf dieser Seite verwendete Medien
Autor/Urheber: Andy Nestl, Lizenz: CC BY-SA 3.0
Investigation of AMD, macular degeneration a medical condition which usually affects older adults and results in a loss of vision in the center of the visual field (the macula) because of damage to the retina macular degeneration.
Sections from human eye tissue were analyzed with Structured Illumination Microscopy (SMI) / Optical nanoscopy using a specially designed Super Resolution Microscope setup: LSI-TIRF as a total internal reflection interferometer with laterally structured illumination. This SMI technique allowed to acquire light-optical images of autofluorophore distributions in the tissue with previously unmatched optical resolution. Use of three different excitation wavelengths (488, 568 and 647 nm), enables to gather spectral information about the autofluorescence signal.
Detailed Image description: Overview image. The SMI image (right) shows more details and less out of focus light than the widefield image (left). The Bruch membrane (B) is located between the choroid (C) and the retinal pigment epithelium (RPE). On the top of the image endings of retinal rod cells (R) can be seen. The scale bar is 2�m.
Reference: Best G, Amberger R, Baddeley D, Ach T, Dithmar S, Heintzmann R and Cremer C (2011). Structured illumination microscopy of autofluorescent aggregations in human tissue. Micron, 42, 330-335.
