Oligodendrogliom
| Klassifikation nach ICD-O-3 | |
|---|---|
| 9450/3 | Oligodendrogliom, IDH-mutiert und 1p/19q-kodeletiert, Grad 2 |
| 9451/3 | Oligodendrogliom, IDH-mutiert und 1p/19q-kodeletiert, Grad 3 |
| ICD-O-3, zweite Revision (2019) | |
| Klassifikation nach ICD-10 | |
|---|---|
| D33 | Gutartige Neubildung des Gehirns und Zentralnervensystems |
| D43 | Neubildung unsicheren oder unbekannten Verhaltens des Gehirns und des Zentralnervensystems |
| C71 | Bösartige Neubildung des Gehirns |
| C72 | Bösartige Neubildung des Rückenmarkes, der Hirnnerven und anderer Teile des Zentralnervensystems |
| ICD-10 online (WHO-Version 2019) | |
| Klassifikation nach ICD-11 | |
|---|---|
| 2A00.00 &XH7K31 | Sonstige näher bezeichnete Gliome des Gehirns & Oligodendrogliom, IDH-Mutation und mit 1p/19q-Co-Deletion |
| ICD-11: Englisch • Deutsch (Entwurf) | |
Das Oligodendrogliom, IDH-mutiert und 1p/19q-kodeletiert (kurz: Oligodendrogliom, von griechisch oligos „wenig“, dendron „Baum“, glia „Leim“; veraltet: Oligodendrozytom) ist ein Gliom (also ein Hirntumor), dessen Zellen Oligodendrozyten ähnlich sehen. Er wird anhand histologischer und genetischer Kriterien definiert und den WHO-Graden 2 oder 3 für Tumoren des zentralen Nervensystems zugewiesen. Es vereint die früheren Entitäten Oligodendrogliom und Anaplastisches Oligodendrogliom in einem Tumortyp.
Die meisten Tumoren treten ohne familiäre Häufung im Erwachsenenalter auf. Der Tumor kann mittels Operation, Bestrahlung und Chemotherapie behandelt, aber aufgrund seines infiltrativen Wachstums nicht geheilt werden. Die Fünfjahresüberlebensrate beträgt 60 bis 85 Prozent.
Geschichte
Das Oligodendrogliom als eigenständiger, überwiegend aus Oligodendrozyten bestehender Tumortyp wurde 1924 von Percival Bailey vorgeschlagen. Eine Erstbeschreibung folgte 1926 zusammen mit Harvey Cushing, und 1929 veröffentlichte Bailey mit Paul Bucy einen ausführlichere Klassifikation.[1][2][3] Lange Zeit wurde der Tumor anhand histologischer Kriterien diagnostiziert und die beiden Varianten Oligodendrogliom und anaplastisches Oligodendrogliom unterschieden. Mit der vierten und fünften Auflage der WHO-Klassifikation der Tumoren des zentralen Nervensystems wurden eine gleichzeitige IDH-Mutation und 1p/1q-Kodeletion als diagnostische Kriterien festgelegt und der Tumor entsprechend umbenannt.[4]
Epidemiologie
Viele epidemiologische Daten beziehen sich noch auf histologisch gestellte Diagnosen und sind deswegen nicht eins zu eins auf die aktuellen, molekulargenetisch definierten Typen anwendbar.[4][5]
Der Tumor tritt besonders bei Erwachsenen im mittleren Lebensalter (35–50 Jahre) auf und ist bei Kindern sehr selten. Oligodendrogliome und anaplastische Oligodendrogliome traten in den USA mit einer Häufigkeit von zweieinhalb beziehungsweise einem Fall pro eine Million Menschen pro Jahr auf, letztere etwas häufiger bei Männern.[5][6]
Die meisten Fälle sind sporadisch, also ohne familiäre Häufung. Dennoch kann es im Rahmen mancher Syndrome (Lynch-Syndrom, Mismatch-Reparatur-Defizienz-Syndrom etc.) und Einzelnukleotid-Polymorphismen zu einem erhöhten Gliomrisiko kommen.[4] In einzelnen Fällen wurden diese Tumoren nach Gehirnbestrahlung,[7] Gehirnverletzungen[8] oder bei Multipler Sklerose[9] beschrieben. Zudem gibt es Fallberichte mit familiären Häufungen.[10] Widersprüchliche Daten liegen über eine virale Induktion vor.[4][11]
Entstehung
Als Auslöser des Oligodendroglioms wird eine Mutation der Isocitrat-Dehydrogenase gesehen, die ein mutagenes Umfeld schafft. Mit der Zeit kommen Mutationen hinzu und der Tumor entartet weiter.[12]
Welche Zellart oder Zellarten Ursprung von Oligodendrogliomen sein können, ist, wie bei anderen Gliomen, nicht abschließend geklärt. In den Tumoren finden sich Zellen mit astrozytärer, oligodendrozytärer und neuroblastärer Differenzierung. In der aktuellen wissenschaftlichen Literatur werden unter anderem Stammzellen oder gliale Progenitorzellen als Ausgangspunkt diskutiert.[4]
Symptome
Klinische Erstsymptome können neben den allgemeinen Hirndruckzeichen wie Kopfschmerzen, anhaltender Übelkeit und Erbrechen typischerweise auch epileptische Anfälle sein.[1]
Bildgebung

Typischerweise erfolgt die Diagnostik durch eine Magnetresonanztomographie mit und ohne Kontrastmittelgabe oder durch eine Computertomografie (CT). Eine Kontrastmittelanreicherung zeigt nicht so sicher wie bei Astrozytomen einen Übergang zur Anaplasie an.
Die meisten Oligodendrogliome zeigen Verkalkungen, bei Grad 3 sind diese fast immer vorhanden.[5]
Pathologie
Ein Oligodendrogliom wird von der WHO als diffuses Gliom mit Mutation der Isocitrat-Dehydrogenase-Gene IDH1 oder IDH2 und 1p/19q-Kodeletion definiert.[4]
Makropathologie
Oligodendrogliome treten vor allem im Großhirn mit einer Verteilungsfrequenz von 3:2:2:1 zwischen Stirn-, Scheitel-, Schläfen- und Hinterhauptslappen auf. Bei einer Ausbreitung in drei oder mehr Lappen spricht man von einer Gliomatosis cerebri.[4]
Oligodendrogliome liegen meist im Cortex oder der Weißen Substanz. Sie sind vom übrigen Gewebe recht gut abgrenzbare, weiche Tumoren mit sichtbaren, teilweise steinartigen Verkalkungen. Häufig finden sich Zysten und Blutungen, bei Grad 3 können auch Nekrosen sichtbar sein.[4]
Histologie
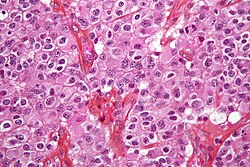
Die Tumorzellen wachsen teils diffus ins Gewebe ein und teils nodulär. Mikroskopisch erkennt man optisch leere Räume um die Zellkerne, ein sogenanntes typisches „Spiegelei-“ oder „Honigwabenmuster“ – ein Artefakt aus der histologischen Aufarbeitung. Weiterhin erkennt man sehr gleichförmige runde Zellkerne und langgezogene gerade Kapillaren.[4]
Zellteilungen sind bei Grad 2 höchstens vereinzelt sichtbar, der Proliferationsmarker Ki-67 ist meist bei weniger als fünf Prozent der Zellen positiv. Grad 3 zeigt häufigere Mitosen und meist mehr als zehn Prozent Ki-67-positive Zellen.[4]
Im Gegensatz zu anderen diffusen Gliomen zeigen Oligodendrogliome besonders häufig (Mikro-)Verkalkungen. Teilweise finden sich auch muzinöse, mikrozystische oder bindegewebliche Abschnitte.[4]
Molekulargenetik
Die Gain-of-function-Mutation der Isocitrat-Dehydrogenase (IDH) ist in 90 % der Fälle die R132H-Mutation von IDH1, bei der eine einzige Aminosäure an Position 132 – Arginin (R) gegen Histidin (H) – ausgetauscht ist. Seltener kommen atypische Mutationen von IDH1 oder IDH2 vor, wobei insbesondere IDH2-Mutationen häufiger als beim IDH-mutierten Astrozytom sind.[4][13] Diese Mutationen beeinträchtigen die Umwandlung von Isocitrat in α-Ketoglutarat, was für die zelluläre Energiebereitstellung notwendig ist, und reduzieren es stattdessen direkt zu 2-Hydroxyglutarat, dessen erhöhter Spiegel epigenetische Veränderungen, vor allem Hypermethylierungen, verursacht.[14] Dieser Zustand wird als glioma-associated CpG island methylator phenotype (G-CIMP) bezeichnet und geht mit veränderter Expression diverser Regulatoren des Zellwachstums, sogenannter Onko- und Tumorsuppressorgene, einher.[4]
Als Ursache der 1p/19q-Kodeletion 19q wurde eine centromere oder pericentromere Translokation identifiziert. Unter Verlust des kurzen Arms von Chromosom 1 (1p) und des langen Arms von Chromosom 19 (19q) verbinden sich der kurze Arm von Chromosom 19 (19p) mit dem langen Arm von Chromosom 1 (1q).[15][16] Mit der Kodeletion gehen charakteristische Inaktivierungen von Tumorsuppressorgenen auf den Armen der verbleibenden, vollständigen Chromosomenkopien einher. Inaktivierungen des CIC-Gens auf 19q liegen bei 70 % der Oligodendrogliome vor. Der Aktivitätsverlust des Transkriptionsfaktors verursacht unter anderem eine Aktivierung von MAPK-Signalwegen und, gemeinsam mit der IDH-Mutation, eine erhöhte 2-Hydroxyglutarat-Produktion. Auf 1p liegen Gene für den Notch-Signalweg und FUBP1, diese sind in 15 % bzw. 25 % der Fälle mutiert und verursachen ebenfalls diverse onkogene Veränderungen.[4][17][18]
Die sonst bei Glioblastomen und IDH-mutierten Astrozytomen häufig zu findenden Mutationen von TP53 und ATRX fehlen bei primären Oligodendrogliomen fast völlig. TP53-Mutationen können jedoch bei Rezidiven, vor allem nach Temozolomid- und Strahlentherapie, vorkommen.[4]
Rund 90 % der Oligodendrogliome weisen eine Mutation des TERT-Promotors auf. Dies ermöglicht eine Verlängerung der Telomere und damit die Unterdrückung des Zelltods und mehr Zellteilungen.[4][12]
Homozygote Deletionen von CDKN2A/B sind, wie bei anderen Gliomen, mit einer schlechteren Prognose assoziiert. Solche Tumoren sind selten und werden als Grad 3 klassifiziert.[4]
Klassifikation und Gradierung
Die WHO-Klassifikation der Tumoren des zentralen Nervensystems unterscheidet Subtypen der Grade 2 und 3, wobei strikte histologische Kriterien bislang fehlen.[4][12]
- Oligodendrogliom, IDH-mutiert und 1p/19q-kodeletiert, Grad 2
- Grad-2-Oligodendrogliome zeigen kaum Mitosen und keine Anaplasien und wurden früher als (diffuses) Oligodendrogliom bezeichnet.[4]
- Oligodendrogliom, IDH-mutiert und 1p/19q-kodeletiert, Grad 3
- Grad-3-Oligodendrogliome zeigen Anaplasien und wurden früher als anaplastisches Oligodendrogliom klassifiziert. In Abgrenzung zu Grad 2 zeigt es vermehrte Zellteilungen, größere Zelldichte, schnelles Wachstum von Blutgefäßen (mikrovaskuläre Proliferation) und teilweise auch Nekrosen. Homozygote Deletionen von CDKN2A/B kommen ausschließlich bei diesem Grad vor.[4]
- Oligodendrogliom, NOS
- Wenn keine vollständige molekulargenetische Diagnostik verfügbar ist, kann der Tumor anhand einer oligodendrogliomtypischen Histologie und mit dem Zusatz NOS (englisch not otherwise specified ‚nicht näher bezeichnet‘) klassifiziert werden. In Abhängig von etwaigen Anaplasien können NOS-Oligodendrogliomen der Grad 2 oder 3 zugewiesen werden.[4]
- Oligoastrozytome
- Tumoren mit astozytären und oligodendrogliären Anteilen wurden früher als Oligoastrozytome („Mischgliome“) bezeichnet. Durch molekulargenetische Verfahren können diese heute fast immer entweder den IDH-mutierten Astrozytomen oder Oligodendrogliomen zugeteilt werden und bilden keinen eigenen Tumortyp mehr. Wenn keine molekulargenetische Testung möglich ist, können entsprechende Tumoren anhand ihrer Histologie als Oligoastrozytom, NOS klassifiziert werden. Bei molekulargenetischem Nachweis von Zellen mit als auch ohne 1p/19q-Kodeletion spricht man von einem „dualen Genotyp“, diese Tumoren können als Oligoastrozytom, NEC (englisch not elsewhere classified ‚anderenorts nicht klassifiziert‘) diagnostiziert werden.[4][19]
Forschung
Teilweise wird in der Literatur ein distinkter Tumortyp vorgeschlagen, der jedoch noch nicht in die aktuelle WHO-Klassifikation oder Leitlinien aufgenommen wurde. Ein Oligosarkom, IDH-mutiert weist wie Oligodendrogliome eine IDH-Mutation und 1p/19q-Kodeletion auf, grenzt sich jedoch durch ein eigenständiges Methylierungsprofil und eine stellenweise mesenchymale Differenzierung ab. Es kann sich aus einem Oligodendrogliom oder seltener de novo entwickeln. Ein Viertel der Oligosarkome zeigt einen kopienzahlneutralen Loss of heterozygosity, über 90 % eine Überexpression von p53 und/oder eine Trimethylierung von Histon H3 (H3K27me3), was die Differentialdiagnostik zu Oligodendrogliomen erschweren kann. Häufig finden sich auch CDKN2A/B-Mutationen, die Tumoren sind hochaggressiv und die Prognose schlechter als bei Oligodendrogliomen vom Grad 3.[20][21][22]
Therapie
Die Therapie des Oligodendroglioms ist vom Allgemeinzustand der Patientinnen und Patienten, den Therapiezielen und Grad und Lokalisation des Tumors abhängig. Sie wird interdisziplinär im Rahmen eines Tumorboards zwischen der Neuroonkologie, Neuroradiologie, Neuropathologie, Neurochirurgie und Radioonkologie besprochen. Die Standardtherapie ist eine Kombination aus chirurgischer Resektion, Bestrahlung und Chemotherapie, ergänzt durch supportive Maßnahmen.[5][23]
Chirurgische Therapie
Die neurochirurgische Operation mit Verminderung der Hauptmasse des Tumors (Tumorreduktion) kann das Fortschreiten der Erkrankung verlangsamen, aber nicht dauerhaft verhindern, da praktisch immer einzelne Tumorzellen das gesunde Gehirngewebe schon infiltrativ durchwandert haben und deswegen eine vollständige Tumorentfernung nicht möglich ist. Eine möglichst frühe und weitreichende Resektion ist vor allem bei Grad 3 ein wichtiger prognostischer Faktor. Auf eine Biopsie sollte nur in Ausnahmefällen verzichtet werden.[5][23]
Bei Grad 2 sind weniger radikale Resektionen möglich, da die Tumoren vergleichsweise gut auf Chemotherapie und Bestrahlung ansprechen. Bei jüngeren Patientinnen und Patienten kann bei weitgestgehendend (Grad 2) oder vollständig (Grad 3) reseziertem, bis dahin asymptomatischen Tumor auf eine direkt folgende Bestrahlung und/oder Chemotherapie unter Umständen verzichtet werden, um Nebenwirkungen zu minimieren.[5][23]
Radiotherapie
Eine Bestrahlung des Tumors und Teile der Umgebung verlängert das progressionsfreie Überleben deutlich. Insbesondere bei Grad 2 muss besondere Rücksicht auf umliegendes gesundes Gewebe genommen werden, um die Nebenwirkungen der Therapie zu minimieren. In Studienprotokollen wird teilweise auf eine Bestrahlung verzichtet.[5]
Die alleinige Bestrahlung des Tumors ist der alleinigen Chemotherapie vermutlich überlegen. In der Regel werden beide Therapieverfahren als Radiochemotherapie kombiniert, die die Gesamtüberlebenszeit etwa verdoppelt. Belastbare Daten zur Lebensqualität der Behandelten liegen noch nicht vor.[5][23]
Eine Bestrahlung ist mit höheren Raten an homozygoter CDKN2A-Deletion bei Rezidiven assoziiert.[12]
Chemotherapie
Die etabliertesten Zytostatika in der Behandlung des Oligodendroglioms sind Alkylanzien, welche die DNA-Replikation stören und so insbesondere das Wachstum sich schnell vermehrender Tumorzellen hemmen. Oligodendrogliome werden, im Anschluss an eine gegebenenfalls stattfindende Bestrahlung, mit einer kombinierten Chemotherapie aus Procarbazin, CCNU (Lomustin) und dem Mitosehemmer Vincristin (PCV-Schema) behandelt.[5]
Temozolomid kommt in der Therapie von Glioblastomen und höhergradigen IDH-mutierten Astrozytomen als Standardchemotherapeutikum zum Einsatz. Der Einsatz bei 1p/19q-kodeletierten Oligodendrogliomen ist Gegenstand mehrerer Phase-III-Studien.[23] Die meisten Studien deuten derzeit auf eine Überlegenheit des PCV-Schemas hin. Ursächlich sind möglicherweise eine höhere Anfälligkeit der Oligodengrogliome gegenüber therapieinduzierten Mutationen im Vergleich zu anderen diffusen Gliomen.[5][24][25]
Therapie bei Progression und Rezidiven
Grundsätzlich können alle Therapieformen auch in der Therapie von Rezidiven und Tumorprogression angewandt werden, wobei klinische Daten zur Effektivität häufig noch nicht eindeutig sind. Ein Einschluss in klinische Studien sollte erwogen werden.[5]
In der Schweiz ist für Rezidive ohne Therapiealternativen der Anti-VEGF-Antikörper Bevacizumab zugelassen. Ein Überlebensvorteil gegenüber der Standardtherapie konnte nicht nachgewiesen werden, das Medikament wurde von der Europäischen Arzneimittel-Agentur nicht in der EU zugelassen.[5]
Supportivtherapie
Ein perifokales Hirnödem kann mit Corticosteroiden reduziert werden. Bei epileptischen Anfällen sollte eine Therapie mit Antiepileptika eingeleitet werden.[5][23]
Psychosoziale Versorgung
Oligodendrogliompatientinnen und -patienten sollte psychologische Beratung und Therapie angeboten werden. Ebenso können sie nach Bedarf logopädische, ergo- und physiotherapeutische Behandlungen und sozialarbeiterische Unterstützung erhalten.[5][23]
Prognose
Oligodendrogliome weisen die beste Prognose der adulten diffusen Gliome auf und sprechen besonders gut auf Chemotherapien und Bestrahlung an.[5][12] Prognostisch günstige Faktoren sind unter anderem eine geringe Mutationslast, junges Alter und eine vollständige Tumorresektion.[4]
Histologisch definierte Oligodendrogliome weisen eine Fünfjahresüberlebensrate von 83 % auf, bei anaplastischen Oligodendrogliomen betrug diese 60 %.[5]
Weblinks
- S2k-Leitlinie Gliome der Deutsche Gesellschaft für Neurologie. In: AWMF online (Stand 01.02.2021, inhaltlich überprüft am 31.10.2023)
Einzelnachweise
- ↑ a b Allan H. Ropper, Martin A. Samuels, Joshua P. Klein, Sashank Prasad: Adams and Victor’s principles of neurology. Twelfth edition Auflage. McGraw Hill, New York / Chicago / San Francisco / Athen / London 2023, ISBN 978-1-264-26452-0, S. 653 f. (englisch).
- ↑ Sherise Ferguson, Maciej S. Lesniak: Percival Bailey and the classification of brain tumors. In: Neurosurgical Focus. Band 18, Nr. 4, April 2005, ISSN 1092-0684, S. 1–6, doi:10.3171/foc.2005.18.4.8 (thejns.org [abgerufen am 3. Januar 2024]).
- ↑ Martin J van den Bent: Oligodendrogliomas: a short history of clinical developments. In: CNS Oncology. Band 4, Nr. 5, Oktober 2015, ISSN 2045-0907, S. 281–285, doi:10.2217/cns.15.35, PMID 26572593, PMC 6082331 (freier Volltext).
- ↑ a b c d e f g h i j k l m n o p q r s t u v w WHO Classification of Tumours Editorial Board (Hrsg.): Central Nervous System Tumours (= World Health Organization Classification of Tumours). 5th ed Auflage. International Agency for Research on Cancer, Lyon 2021, ISBN 978-92-832-4508-7 (englisch).
- ↑ a b c d e f g h i j k l m n o p S2k-Leitlinie Gliome der Deutsche Gesellschaft für Neurologie. In: AWMF online (Stand 01.02.2021, inhaltlich überprüft am 31.10.2023)
- ↑ Alessia Pellerino, Mario Caccese, Marta Padovan et al.: Epidemiology, risk factors, and prognostic factors of gliomas. In: Clinical and Translational Imaging. Band 10, Nr. 5, 21. März 2022, ISSN 2281-7565, S. 467–475, doi:10.1007/s40336-022-00489-6 (springer.com [abgerufen am 6. Januar 2024]).
- ↑ C. I. Huang, W. H. Chiou, D. M. Ho: Oligodendroglioma occurring after radiation therapy for pituitary adenoma. In: J Neurol Neurosurg Psychiatry. 50, 1987, S. 1619–1624.
- ↑ C. Perez-Diaz, A. Cabello, R. D. Lobato, J. J. Rivas, A. Cabrera: Oligodendrogliomas arising in the scar of a brain contusion. Report of two surgically verified cases. In: Surgical Neurology. 24, 1985, S. 581–586.
- ↑ M. T. Giordana, A. Mauro, R. Soffietti, M. Leone: Association between multiple sclerosis and oligodendroglioma. Case report. In: Ital J Neurol Sci. 2, 1981, S. 403–409.
- ↑ J. M. Kros, S. T. Lie, S. Z. Stefanko: Familial occurrence of polymorphous oligodendroglioma. In: Neurosurgery 34, 1994, S. 732–736; discussion S. 736.
- ↑ E. C. Holland, Y. Li, J. Celestino, C. Dai, L. Schaefer, R. A. Sawaya, G. N. Fuller: Astrocytes give rise to oligodendrogliomas and astrocytomas after gene transfer of polyoma virus middle T antigen in vivo. In: Am J Pathol. 157, 2000, S. 1031–1037.
- ↑ a b c d e Simon Gritsch, Tracy T. Batchelor, L. Nicolas Gonzalez Castro: Diagnostic, therapeutic, and prognostic implications of the 2021 World Health Organization classification of tumors of the central nervous system. In: Cancer. Band 128, Nr. 1, Januar 2022, ISSN 0008-543X, S. 47–58, doi:10.1002/cncr.33918.
- ↑ Serena Ammendola, Giuseppe Broggi, Valeria Barresi: IDH-mutant diffuse gliomas: Tips and tricks in the era of genomic tumor classification. In: Histology and Histopathology. Band 38, Nr. 07, 2023, ISSN 0213-3911, S. 739–753, doi:10.14670/HH-18-582.
- ↑ Sue Han, Yang Liu, Sabrina J. Cai et al.: IDH mutation in glioma: molecular mechanisms and potential therapeutic targets. In: British Journal of Cancer. Band 122, Nr. 11, 26. Mai 2020, ISSN 0007-0920, S. 1580–1589, doi:10.1038/s41416-020-0814-x, PMID 32291392, PMC 7250901 (freier Volltext).
- ↑ R. B. Jenkins, H. Blair, K. V. Ballman, C. Giannini, R. M. Arusell, M. Law, H. Flynn, S. Passe, S. Felten, P. D. Brown, E. G. Shaw, J. C. Buckner: A t(1;19)(q10;p10) mediates the combined deletions of 1p and 19q and predicts a better prognosis of patients with oligodendroglioma. In: Cancer Res. 66, 2006, S. 9852–9861.
- ↑ C. A. Griffin, P. Burger, L. Morsberger, R. Yonescu, S. Swierczynski, J. D. Weingart, K. M. Murphy: Identification of der(1;19)(q10;p10) in five oligodendrogliomas suggests mechanism of concurrent 1p and 19q loss. In: J Neuropathol Exp Neurol. 65, 2006, S. 988–994.
- ↑ P. Baumgarten, P. N. Harter, M. Tönjes et al.: Loss of FUBP1 expression in gliomas predicts FUBP1 mutation and is associated with oligodendroglial differentiation, IDH1 mutation and 1p/19q loss of heterozygosity. In: Neuropathology and Applied Neurobiology. Band 40, Nr. 2, Februar 2014, ISSN 0305-1846, S. 205–216, doi:10.1111/nan.12088.
- ↑ Chetan Bettegowda, Nishant Agrawal, Yuchen Jiao et al.: Mutations in CIC and FUBP1 Contribute to Human Oligodendroglioma. In: Science. Band 333, Nr. 6048, 9. September 2011, ISSN 0036-8075, S. 1453–1455, doi:10.1126/science.1210557, PMID 21817013, PMC 3170506 (freier Volltext).
- ↑ B. Malzkorn, G. Reifenberger: Integrierte Diagnostik der diffusen astrozytären und oligodendroglialen Gliome. In: Der Pathologe. Band 40, Nr. 2, März 2019, ISSN 0172-8113, S. 131–139, doi:10.1007/s00292-019-0575-6.
- ↑ Julie J Miller, L Nicolas Gonzalez Castro, Samuel McBrayer et al.: Isocitrate dehydrogenase (IDH) mutant gliomas: A Society for Neuro-Oncology (SNO) consensus review on diagnosis, management, and future directions. In: Neuro-Oncology. Band 25, Nr. 1, 5. Januar 2023, ISSN 1522-8517, S. 4–25, doi:10.1093/neuonc/noac207, PMID 36239925, PMC 9825337 (freier Volltext).
- ↑ Serena Ammendola, Giuseppe Broggi, Valeria Barresi: IDH-mutant diffuse gliomas: Tips and tricks in the era of genomic tumor classification. In: Histology and Histopathology. Band 38, Nr. 07, 2023, ISSN 0213-3911, S. 739–753, doi:10.14670/HH-18-582.
- ↑ Abigail K. Suwala, Marius Felix, Dennis Friedel et al.: Oligosarcomas, IDH-mutant are distinct and aggressive. In: Acta Neuropathologica. Band 143, Nr. 2, Februar 2022, ISSN 0001-6322, S. 263–281, doi:10.1007/s00401-021-02395-z, PMID 34967922, PMC 8742817 (freier Volltext).
- ↑ a b c d e f g Michael Weller, Martin van den Bent, Matthias Preusser et al.: EANO guidelines on the diagnosis and treatment of diffuse gliomas of adulthood. In: Nature Reviews Clinical Oncology. Band 18, Nr. 3, März 2021, ISSN 1759-4774, S. 170–186, doi:10.1038/s41571-020-00447-z, PMID 33293629, PMC 7904519 (freier Volltext).
- ↑ Susan G. R. McDuff, Jorg Dietrich, Katelyn M. Atkins et al.: Radiation and chemotherapy for high‐risk lower grade gliomas: Choosing between temozolomide and PCV. In: Cancer Medicine. Band 9, Nr. 1, Januar 2020, ISSN 2045-7634, S. 3–11, doi:10.1002/cam4.2686, PMID 31701682, PMC 6943166 (freier Volltext).
- ↑ Xueyuan Sun, Sevin Turcan: From Laboratory Studies to Clinical Trials: Temozolomide Use in IDH-Mutant Gliomas. In: Cells. Band 10, Nr. 5, 17. Mai 2021, ISSN 2073-4409, S. 1225, doi:10.3390/cells10051225, PMID 34067729, PMC 8157002 (freier Volltext).
Auf dieser Seite verwendete Medien
Autor/Urheber: Nephron, Lizenz: CC BY-SA 3.0
High magnification micrograph of an oligodendroglioma. H&E stain.
Description:
- Highly cellular lesion composed of:
- cells resembling fried eggs with:
- distinct cell borders
- moderate-to-marked nuclear atypia, and a
- clear cytoplasm.
- acutely branched capillary sized vessels - "chicken-wire" like appearance.
- cells resembling fried eggs with:
Related images
-
Low mag.
-
High mag.
Autor/Urheber: Saivenkat Vagvala, Jeffrey P. Guenette, Camilo Jaimes, Raymond Y. Huang, Lizenz: CC BY 4.0
A-D 38-Year-Old Patient with Biopsy Proven Right Frontal Lobe Oligodendroglioma.
Axial and coronal unenhanced CT (A/B) show a hypodense right frontal lobe lesion with gyriform/ribbon calcification.
Axial T2-Weighted MRI (C) shows a corroborative T2 hyperintense lesion with no substantial enhancement on axial T1-Weighted Post Contrast MRI (D)


